Сепсис статистика в россии
Основные факты
- Сепсис развивается, когда ответ организма на инфекцию приводит к повреждению его собственных тканей и органов, и может привести к смерти или серьезному ухудшению состояния.
- Глобальное эпидемиологическое бремя сепсиса не поддается точной оценке. Согласно расчетам, он ежегодно развивается более чем у 30 миллионов человек и, возможно, уносит жизни 6 миллионов человек(1). Проблема сепсиса, по всей вероятности, больше всего распространена в странах с низким и средним уровнем доходов.
- Согласно оценкам, каждый год сепсисом страдает 3 миллиона новорожденных и 1,2 миллиона детей (2). Три из десяти случаев смерти в результате неонатального сепсиса предположительно вызваны лекарственно устойчивыми патогенами.
- Каждая десятая смерть в связи с беременностью и родами происходит по причине материнского сепсиса, при этом 95% случаев смерти от материнского сепсиса происходят в странах с низким и средним уровнем доходов (4). Каждый год в связи с материнскими инфекциями, в частности материнским сепсисом, умирает один миллион новорожденных (5).
- Сепсис может быть клиническим проявлением инфекций, приобретенных как за пределами медицинских учреждений, так и внутри их. Инфицирование в связи с оказанием медицинской помощи является одной из наиболее распространенных, если не самой распространенной разновидностью неблагоприятных событий, происходящих в ходе оказания такой помощи, и ежегодно затрагивает миллионы пациентов по всему миру (6). Поскольку такие инфекции нередко устойчивы к антибиотикам, они могут вызывать быстрое ухудшение клинического состояния.
Общая информация
Сепсис — это опасная для жизни дисфункция внутренних органов, вызванная нарушением регуляции ответа организма на инфекцию (7). Если сепсис не распознать на ранней стадии не обеспечить своевременное лечение, он может вызвать септический шок, полиорганную недостаточность и смерть. Сепсис может быть вызван любым типом инфекционного патогена. Устойчивость к противомикробным препаратам является ведущим фактором, вызывающим отсутствие клинического ответа на лечение и быстрое развитие сепсиса и септического шока. Среди пациентов с сепсисом, вызванным лекарственно-устойчивыми патогенами, наблюдается повышенный риск больничной летальности.
Кто подвергается риску?
Сепсис может развиться у любого человека с инфекцией, однако повышенному риску подвергаются уязвимые группы населения,такие как пожилые люди, беременные женщины, новорожденные, госпитализированные пациенты и лица с ВИЧ/СПИДом, циррозом печени, раком, заболеваниями почек, аутоиммунными заболеваниями и удаленной селезенкой (8) .
Признаки и симптомы
Сепсис является неотложным состоянием. Однако признаки и симптомы сепсиса у пациентов могут быть различными в различные моменты времени, поскольку такое клиническое состояние, как сепсис, может вызываться множеством возбудителей и менять свой характер на различных этапах. К тревожным признакам и симптомам относятся повышение или понижение температуры тела и озноб, изменение психического состояния, затрудненное/учащенное дыхание, учащенное сердцебиение, ослабление пульса/низкое кровяное давление, олигурия, синюшность или мраморность кожи, похолодание конечностей и сильные боли или дискомфорт в теле (9-11) . Возникновение подозрения на сепсис является первым шагом к его раннему распознаванию и диагностике.
Профилактика
Существует два основных пути профилактики сепсиса:
1. предотвращение передачи микроорганизмов и инфицирования;
2. недопущение осложнения инфекции до состояния сепсиса.
Профилактика инфекций среди населения предусматривает соблюдение эффективных правил гигиены, таких как мытье рук и безопасное приготовление пищи, улучшение качества и доступности водоснабжения и средств санитарии, обеспечение доступа к вакцинам, особенно лиц, подверженных высокому риску развития сепсиса, а также надлежащее питание, включая грудное вскармливание новорожденных.
Профилактика внутрибольничных инфекций, как правило, обеспечивается наличием функционирующих программ по профилактике инфекций и инфекционному контролю, а также соответствующих групп персонала, применением эффективных методов соблюдения гигиены, в том числе гигиены рук, наряду с чистотой в помещениях и правильной работой оборудования.
Профилактика развития сепсиса как среди населения, так и в медицинских учреждениях предполагает надлежащее лечение инфекций с применением антибиотиков, в том числе регулярную оценку состояния больных для рационального применения антибиотиков, быстрое обращение за медицинской помощью и раннее обнаружение признаков и симптомов сепсиса.
Эффективность профилактики инфекций однозначно подтверждается научными данными. Например, при строгом соблюдении правил гигиены рук в учреждениях здравоохранения уменьшение числа случаев инфицирования может составить до 50% (12) , а в общественных местах эти меры могут сократить риск возникновения диареи как минимум на 40% (13) . Меры по улучшению водоснабжения, санитарии и гигиены (ВСГ) способны привести к сокращению общего бремени заболеваний во всем мире на 10% 14 . Каждый год вакцинации помогают предотвратить 2–3 миллиона случаев смерти, связанных с инфекциями (15) .
Диагностика и клиническое ведение
Чтобы выявить сепсис на ранних этапах и своевременно организовать его надлежащее клиническое ведение, крайне важно распознать и не игнорировать перечисленные выше признаки и симптомы, а также выявить определенные биомаркеры (в частности прокальцитонин). На этапе после раннего выявления важное значение имеют диагностические процедуры, помогающие выявить возбудитель вызвавшей сепсис инфекции, поскольку от этого зависит выбор целенаправленного противомикробного лечения. Устойчивость к противомикробным препаратам (УПП) может препятствовать клиническому ведению сепсиса, поскольку оно нередко требует подбора антибиотика эмпирическим путем. Поэтому необходимо понимать эпидемиологические параметры распространения УПП в данных условиях. После определения источника инфекции важнейшей задачей является его ликвидация, например, путем дренирования абсцесса.
На раннем этапе ведения сепсиса важное значение также имеет инфузионная терапия для нормализации объема циркулирующей жидкости. Кроме того, для улучшения и поддержания перфузии тканей может потребоваться применение сосудосуживающих препаратов. Дальнейшие мероприятия по правильному ведению сепсиса выбираются исходя из данных повторных обследований и диагностических мероприятий, включая контроль основных показателей жизнедеятельности пациента.
Проблема сепсиса и Цели в области устойчивого развития
Сепсис является крайне актуальной причиной материнской смертности, а также смертности новорожденных и детей в возрасте до пяти лет. По этой причине борьба с сепсисом будет очевидным образом способствовать выполнению задач 3.1 и 3.2 в рамках Целей в области устойчивого развития (ЦУР).
Сепсис является крайне актуальной причиной материнской смертности, а также смертности новорожденных и детей в возрасте до пяти лет. По этой причине борьба с сепсисом будет очевидным образом способствовать выполнению задач 3.1 и 3.2 в рамках Целей в области устойчивого развития (ЦУР).
Показателями выполнения этих двух задач ЦУР являются коэффициенты смертности матерей, новорожденных и детей младше пяти лет. Сепсис занимает важное место среди причин, вызывающих эти предотвратимые виды смертности. Именно он нередко является клиническим состоянием, вызывающим, в конечном счете, смерть пациентов, страдающих ВИЧ, туберкулезом, малярией и другими инфекционными заболеваниями, упомянутыми в задаче 3.3, но при этом он, как правило, не регистрируется в качестве причины смерти таких пациентов и не включается в статистику по показателям выполнения задачи 3.3 ЦУР.
Проблема сепсиса также имеет важное, хотя и более опосредованное значение для других связанных со здоровьем задач в рамках ЦУР 3. Так, профилактика и/или надлежащая диагностика и ведение сепсиса имеют также отношение к надлежащему охвату вакцинами, всеобщему охвату качественными услугами здравоохранения, возможностям для соблюдения Международных медико-санитарных правил, обеспечению готовности и предоставлению услуг водоснабжения и санитарии. Вместе с тем, обеспечение повсеместной профилактики, диагностики и ведения сепсиса остается сложной задачей.
Деятельность ВОЗ
В мае 2017 г. Семидесятая сессия Всемирной ассамблеи здравоохранения на основании доклада Секретариата ВОЗ приняла резолюцию о сепсисе.
Резолюция WHA70.7. Совершенствование профилактики, диагностики и клинического ведения сепсиса
Доклад Секретариата ВОЗ A70/13. Совершенствование профилактики, диагностики и клинического ведения сепсиса
В настоящее время в рамках нескольких программ уровня штаб-квартиры ВОЗ, осуществляемых в сотрудничестве и координации с региональными бюро ВОЗ, изучаются вопросы воздействия сепсиса на общественное здравоохранение, а также предоставляются руководящие указания и поддержка на уровне стран по вопросам профилактики, ранней и правильной диагностики, а также своевременного и эффективного клинического ведения сепсиса в интересах комплексного решения этой проблемы. Глобальная группа по вопросам профилактики инфекций и инфекционного контроля, работающая в штаб-квартире ВОЗ при Департаменте предоставления услуг и обеспечения их безопасности, обеспечивает координацию деятельности по проблеме сепсиса и руководит мероприятиями в области его профилактики.
Библиография
(1) Fleischmann C, Scherag A, Adhikari NK, et al. Assessment of Global Incidence and Mortality of Hospital-treated Sepsis. Current Estimates and Limitations. Am J Respir Crit Care Med 2016; 193(3): 259-72.
(2) Fleischmann-Struzek C, Goldfarb DM, Schlattmann P, Schlapbach LJ, Reinhart K, Kissoon N. The global burden of paediatric and neonatal sepsis: a systematic review. The Lancet Respiratory medicine 2018; 6(3): 223-30.
(3) Laxminarayan R, Matsoso P, Pant S, et al. Access to effective antimicrobials: a worldwide challenge. Lancet 2016; 387(10014): 168-75.
(4) Say L, Chou D, Gemmill A, et al. Global causes of maternal death: a WHO systematic analysis. The Lancet Global health 2014; 2(6): e323-33.
(5) Reproductive, Maternal, Newborn, and Child Health: Disease Control Priorities, Third Edition (Volume 2). In: Black RE, Laxminarayan R, Temmerman M, Walker N, eds. Reproductive, Maternal, Newborn, and Child Health: Disease Control Priorities, Third Edition (Volume 2). Washington (DC): The International Bank for Reconstruction and Development / The World Bank(c) 2016 International Bank for Reconstruction and Development / The World Bank.; 2016.
(6) World Health Organization. WHO Report on the burden of endemic health care-associated infection worldwide. 2017-11-21 15:11:22 2011.
(7) Singer M, Deutschman CS, Seymour CW, et al. The Third International Consensus Definitions for Sepsis and Septic Shock (Sepsis-3). JAMA 2016; 315(8): 801-10.
(8) Gotts JE, Matthay MA. Sepsis: pathophysiology and clinical management. British Medical Journal 2016.
(9) United States Centers for Disease Control and Prevention. Healthcare Professional (HCP) Resources : Sepsis. 2018-02-01T06:23:15Z.
(12) Luangasanatip N, Hongsuwan M, Limmathurotsakul D, et al. Comparative efficacy of interventions to promote hand hygiene in hospital: systematic review and network meta-analysis. British Medical Journal. 2015;351:h3728.
(14) Pruss-Ustun A, Bartram J, Clasen T, et al. Burden of disease from inadequate water, sanitation and hygiene in low- and middle-income settings: a retrospective analysis of data from 145 countries. Tropical medicine & international health : TM & IH 2014; 19(8): 894-905.
(15) World Health Organization. Fact sheet: Immunization coverage. 2018-04-10 14:55:37.



Что такое сепсис?
Наиболее частые возбудители, которые приводят к заражению, это бактерии стафилококки, стрептококки, кишечная палочка, а также различные грибы.
Причины сепсиса у взрослых
Наиболее частая причина сепсиса – это попадание в кровь вредных микроорганизмов – бактерий, грибков и вирусов. И чем сильнее заражается организм, тем тяжелее протекает заболевание. Особенно это касается тех случаев, когда инфицирование происходит сразу несколькими видами возбудителей.
Сепсис часто может развиваться на фоне ослабленной иммунной системы. Это происходит при онкологических заболеваний, при ВИЧ, при приеме препаратов, ослабляющих иммунную систему, при лучевой терапии и других факторах.
В ряде случаев сепсис может развиваться при распространении бактерий, которые полезны для организма. Например, кишечных бактерий, которые помогают переваривать пищу. При ослабленном иммунитете эти бактерии становятся опасными. При их попадании в кровь развивается интоксикация.
Виды сепсиса у взрослых
Сепсис может развиваться на фоне различных инфекционных заболеваний. Например:
- Тяжелая ангина;
- Пневмония;
- Онкологические заболевания;
- СПИД;
- Перитонит;
- Воспаление среднего уха (отит);
- Другие тяжелые раны и инфекции.
Различают три фазы развития сепсиса:
-
Токсемия – начальная фаза заболевания, при которой возбудитель выходит из первичного очага инфекции. Сопровождается активизацией иммунной системы в ответ инфицирование;
-
Септицемия – ухудшение общего состояния пациента, в результате проникновения в кровь микроорганизмов или их токсинов;
Септикопиемия – при этой форме сепсиса вместе с общей интоксикацией в организме образуются метастатические абсцессы (гнойные очаги). Они могут находится в различных тканях и органах.
- Молниеносный сепсис с быстрым развитием септического шока и летальным исходом через 1-2 дня;
- Острый сепсис с острой воспалительной реакцией в течение 5-28 суток;
- Подострый – заболевание длится около 3-4 месяцев;
- Хронический – может продолжаться до нескольких лет.
Симптомы сепсиса у взрослых
Симптомы заболевания могут различаться в зависимости от расположения первичного очага инфекции. Однако имеются и общие симптомы, которые встречаются у всех типов заболевания. Обычно это резкое повышение температуры, жар может периодически сменяться ознобом.
Когда заболевание начинает прогрессировать, меняется внешний вид пациента, заостряются черты и меняется цвет лица, на коже появляются высыпания (гнойники). Если заболевание протекает остро у больного может развиться истощение, обезвоживание организма и пролежни. К другим симптомам сепсиса относят:
- Вялость, заторможенность сознания;
- Слабый пульс, аритмию;
- Дыхательную недостаточность;
- Чередующиеся запоры и понос;
- Нарушение мочеиспускания из-за развития токсического нефрита;
- Мутные выделения из ран.
Диагностика сепсиса у взрослых
Лечение сепсиса у взрослых
Возможен ли благополучный исход такой грозного заболевания как сепсис? Согласно статистике, около 50% случаев сепсиса заканчиваются летальным исходом. Однако вылечить заболевание все же можно, если вовремя поставить диагноз и начать лечение.
Обычно таких больных помещают в палату интенсивной терапии, где под контролем специалистов проводят антибактериальную, дезинтоксикационную, симптоматическую терапию. При необходимости поддерживают работу важных органов, назначают иммуностимулирующие средства.
Удалить очаг инфекции можно только хирургическим способом, полностью удалив гнойник. В наиболее тяжелых случаях приходится удалять целиком орган.
Для того, чтобы уничтожить возбудителя инфекции внутривенно вводят антибиотики, к которым наиболее чувствительны микроорганизмы, вызвавшие заболевание.
Длительность лечения сепсиса составляет около 2 недель. Больного можно считать выздоровевшим после полной нормализации температуры и отсутствии возбудителей в двух посевах крови.

Многие из тех, кому удается выжить, становятся инвалидами. Почему, несмотря на гигантский прорыв медицины, врачам по-прежнему так сложно бороться с сепсисом?
Есть ли страховка от случайности?
Микроорганизмы, попавшие в кровь, начинают интенсивно размножаться и проникать в другие органы – развивается системный воспалительный ответ со стороны легких, сердца, почек и других органов. Бороться с наступлением инфекции не на один орган, а практически на все системы организма чрезвычайно сложно, поэтому смертность при сепсисе остается высокой: от 30 до 50 процентов.
– Какие факторы риска влияют на развитие сепсиса?
– Угроза возрастает, когда ослаблен иммунитет: например, человек перенес сложную операцию, страдает тяжелым хроническим заболеванием (онкология, диабет и т. д.). С определенным риском связаны и некоторые инвазивные диагностические и лечебные процедуры (рентгенография с введением контрастных веществ в сосуды, искусственная вентиляция легких, установка катетеров). Еще один фактор риска – раны, ожоги, хронические очаги инфекции в организме (например, кариес).
– Что нужно знать о первых симптомах сепсиса и можно ли от него защититься?
– Сигнал тревоги – неожиданный скачок температуры вверх или вниз: если она поднимается выше 39 градусов или, напротив, опускается до 35 и ниже, если резко падает верхнее давление (ниже 90 мм ртутного столба), появляется сильная слабость, одышка. Иногда начальная стадия сепсиса может протекать бессимптомно.
Личная технология защиты – это прежде всего своевременное лечение очагов хронической инфекции, любых воспалительных процессов, тщательная обработка любых ран (будь то порез или царапина) антисептиком.
Без промедления!
– А возможна ли ранняя диагностика сепсиса? Ведь от этого нередко зависит, удастся или нет спасти человеческую жизнь…
– Один из самых важных диагностических тестов, который помогает справляться с сепсисом, – исследование крови на наличие возбудителей. У пациента берут анализ крови из вены и изучают для выявления конкретного возбудителя инфекционного процесса. Результата приходится ждать обычно более 3–5 дней, потому что во многих микробиологических лабораториях используются ручные методики.
Новейшие методы диагностики – это автоматизированное исследование крови в специальных анализаторах с применением, например, ультрачувствительной флуоресцентной технологии, что позволяет, во‑первых, получить результаты во многих случаях в течение 24 часов, а во‑вторых, значительно повысить точность анализа. А значит, врач может быстро правильно определить тактику лечения сепсиса, учитывая индивидуальные особенности пациента. Но такое оборудование, к сожалению, пока есть лишь в немногих медицинских центрах.
– Не хватает денег?
– Не только. Проблема, в частности, в том, что действующие в нашей стране методические рекомендации об унификации микробиологических методов исследования не предполагают возможности использования современных способов выявления возбудителя. Новая методика гемокультивирования требует разработки новых стандартов исследования, предписывающих время и кратность взятия крови, объемов анализов… Недавно создана рабочая группа по их разработке, после они должны пройти утверждение в Минздраве России.
Новые надежды и старые проблемы
– Пока такие препараты на стадии клинических испытаний, результаты которых неоднозначны. Бесспорно, в распоряжении врачей появились новые возможности, которые позволяют остановить фатальное развитие воспалительного процесса и сохранить пациенту жизнь. Это экстракорпоральные методы очищения крови, использование новых лекарств, поддерживающих жизнедеятельность важных органов, совершенствование мониторинга за состоянием пациента и многое другое. Но ключевым направлением в терапии остается рациональное применение антибиотиков – без них невозможно победить сепсис.
– В последнее десятилетие сепсис чаще стал развиваться в условиях стационаров из-за внутрибольничных инфекций, бороться с которыми становится все сложнее из-за появления устойчивых к антибиотикам штаммов микроорганизмов…
– Эта проблема касается не только сепсиса. Внутрибольничная инфекция сводит на нет результаты высокотехнологичной медпомощи и сложных дорогостоящих операций, поскольку микроорганизмы приспособились к антимикробным препаратам, выработали к ним устойчивость.
№ 741 - 742
25 сентября - 8 октября 2017
Понравилась статья? Поделитесь с друзьями:
Смертность от инфекционных социально значимых заболеваний в России
Введение
Некоторые инфекционные и паразитарные болезни относятся к классу I МКБ-10[2] (код А00-В99). В структуре смертности от них ведущими являются: туберкулез (код А15-А19), вирусные гепатиты (код В15-В19), ВИЧ-инфекция (код В20-В24), а также сепсис — патологический процесс, в основе которого лежит реакция организма в виде генерализованного (системного) воспаления на инфекцию различной природы (бактериальную, вирусную, грибковую — разные виды септицемии: А40, А41.0, А41.1, А41.5, А41.8, А41.9, В00.7, В37.7).
Инфицированный ВИЧ (код Z21) заболевает туберкулезом не вследствие заражения ВИЧ. Если такой пациент умирает от туберкулеза, то причиной смерти регистрируется туберкулез (код А15-А19). У пациентов с клиническим развитием ВИЧ-инфекции (имеются вторичные заболевания — В20-В24) при наличии инфицирования МБТ и (или) контакте с пациентами с туберкулезом снижение иммунитета может привести к развитию заболевания туберкулезом. Оценка числа смертей, вызванных туберкулезом у пациентов с ВИЧ-инфекцией, представляется как смерть от ВИЧ-инфекции (B 20.0, В20.7). Практическим врачам часто трудно установить причину смерти при наличии коинфекции.
Ухудшение эпидемической ситуации за счет роста числа новых случаев ВИЧ-инфекции, распространения ВИЧ-инфекции за пределы ключевых групп населения, а также высокого риска развития осложнений и смерти от заболеваний, ассоциированных с ВИЧ-инфекцией, и синдрома приобретенного иммунодефицита (СПИД) явились причиной разработки и утверждения Правительством России стратегии противодействия распространению ВИЧ-инфекции в Российской Федерации на период до 2020 года и дальнейшую перспективу[5]. Целью стратегии является предупреждение развития эпидемии, связанной с распространением ВИЧ-инфекции на территории Российской Федерации, путем снижения числа новых случаев заражения ВИЧ- инфекцией среди населения и снижения смертности от СПИДа.
Мы считаем важным, чтобы государственная статистика отражала объективную реальность, что позволит сделать правильные выводы и сможет повлиять на принятие верных решений, которые и приведут к улучшению ситуации.
Материалы и методы
Результаты и обсуждение
Некоторые инфекционные и паразитарные болезни (код А00-В99) в структуре смертности от всех причин составляют небольшую часть: 1,7 % (2011-2014) — 1,8 % (2015). При этом их доля очень существенно отличается в разных возрастах (2015): дети в возрасте 0-17 лет — 3,7 %; молодой трудоспособный возраст 1844 года — 10,9 % (мужчины — 10,4 %; женщины — 12,4 %), средний возраст 45-64 года — 1,9 %; старший возраст 65 лет и более — 0,2 %.
Структура смертности от некоторых инфекционных и паразитарных болезней представлена на рис. 1.
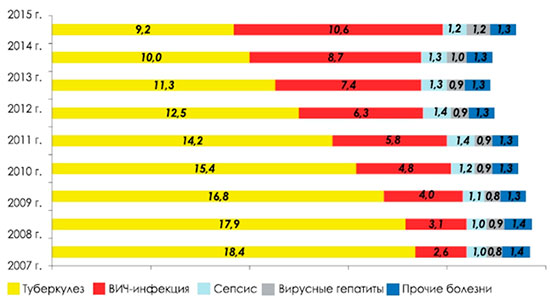
Рисунок 1. Смертность от некоторых инфекционных и паразитарных болезней в России на 100 тысяч человек (с 2015 года с Республикой Крым)
Показатель смертности от туберкулеза снизился в 2015 году по сравнению с 2005-м, когда отмечался пик показателя (22,6 на 100 тысяч человек), на 59,7% или в 2,5 раза. Одновременно вырос показатель смертности от ВИЧ-инфекции — с 1,1 на 100 тысяч человек в 2005 году до 10,6 в 2015-м.
Доля туберкулеза как причины смерти в структуре смертности населения России от инфекционных и паразитарных болезней сокращается: 2005 год — 82,8%; 2014-й — 45,0%; 2015-й — 39,2% (рис. 1). Доля туберкулеза как причины смерти в структуре смертности населения России от всех причин также сокращается: 2005 год — 1,40%; 2014-й — 0,77%; 2015-й — 0,71%.
Одновременно растет доля умерших от ВИЧ-инфекции как причины смерти в структуре смертности населения России от инфекционных и паразитарных болезней: 2005 год — 3,9%; 2014-й — 39,1%; 2015-й — 45,2%. В структуре смертности населения России от всех причин доля ВИЧ-инфекции также увеличивается: 2005 год — 0,07%; 2014-й — 0,66%; 2015-й — 0,81%.
В 2015 году показатель смертности от ВИЧ-инфекции (10,6 на 100 тысяч человек) впервые превысил показатель смертности от туберкулеза (9,2 на 100 тысяч человек).
ВИЧ-инфекция в молодом трудоспособном возрасте (18-44 года) выходит на одно первых мест в структуре смертности населения России. От ВИЧ-инфекции (2015) в возрасте 18-44 года умирают больше (6,9%), чем от заболеваний органов дыхания (4,0%) и нервной системы (1,9%), ишемической болезни сердца (5,4%), цереброваскулярных болезней (2,9%), туберкулеза (3,1%).
Мужчины (рис. 2) от ВИЧ-инфекции умирают чаще (6,4%), чем от злокачественных новообразований (4,5%), ишемической болезни сердца (6,0%), цереброваскулярных болезней (2,7%), болезней органов дыхания (3,9%) и нервной системы (1,7%), туберкулеза (3,2%). Женщины (рис. 3) от ВИЧ-инфекции в данном возрасте умирают чаще (8,4%), чем от заболеваний органов дыхания (4,3%), ишемической болезни сердца (3,7%), цереброваскулярных болезней (3,6%), болезней нервной системы (2,4%), туберкулеза (2,8%).
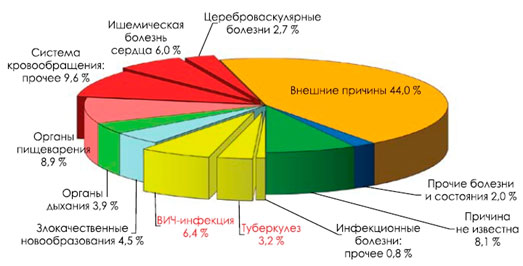
Рисунок 2. Структура смертности в России (2015 год) мужчин молодого трудоспособного возраста (18-44 года)
Каждый второй пациент, зарегистрированный как умерший от ВИЧ- инфекции, умирает от прогрессирования туберкулеза (2014 год — 53,3%; 2015-й — 47,6%) при наличии ВИЧ-инфекции в поздних стадиях (4Б, 4В и 5, когда число клеток CD 4 ниже 200 в 1 мл крови). В 2015 году в смертность от ВИЧ-инфекции также включали пациентов с удовлетворительными показателями иммунитета, когда число клеток CD 4 было больше 350 и даже больше 500 в 1 мл крови, если у пациента был активный туберкулезный процесс.
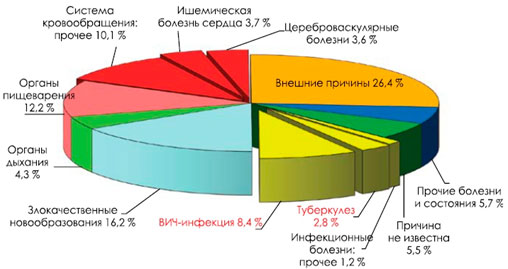
Рисунок 3. Структура смертности в России (2015 год) женщин молодого трудоспособного возраста (18-44 года)
Среди состоявших на учете пациентов, зарегистрированных как умерших от туберкулеза, сокращается число инфицированных ВИЧ. Параллельно растет число пациентов с туберкулезом, которые были инфицированы ВИЧ и умерли от других причин: 2009 год — 2562 человека, 2012-й — 4140, 2013-й — 4917 (+777 человек), 2014-й — 5965 (+1048), 2015-й — 6768 (+803) человек.
Снижение показателя смертности от туберкулеза в 2015 году по сравнению с 2014-м (умерло меньше на 1332 человека) произошло более чем в половине случаев (709 человек) за счет увеличения регистрации смерти от ВИЧ-инфекции в поздних стадиях пациентов, умерших фактически от туберкулеза.
В 2015 году в 24 субъектах России зарегистрированы все случаи смерти как ВИЧ-инфекция, если пациент с туберкулезом умирал от туберкулеза, но был инфицирован ВИЧ, даже если снижения иммунитета при причине инфицирования ВИЧ не наблюдалось. В результате в восьми субъектах России пациенты с туберкулезом умерли от ВИЧ-инфекции в поздних стадиях в большем числе случаев, чем регистрировалась смерть от туберкулеза по Росстату.
Если сложить числа умерших от туберкулеза (по данным Росстата) и умерших от ВИЧ-инфекции в стадиях 4Б, 4В и 5 при наличии микобактериальной инфекции, а затем пересчитать полученные данные, то получится, что с 2005 года по 2015-й отмечается ежегодное снижение данного показателя (с 23,4 до 14,3 на 100 тысяч человек). Но в последующем он может нарастать в связи с ростом числа и доли пациентов с поздними стадиями ВИЧ-инфекции. В 2015 году по сравнению с 2014-м смертность от туберкулеза и от туберкулеза, зарегистрированного как смерть от ВИЧ-инфекции в поздних стадиях, снизилась на 2,7% (с 14,7 до 14,3 на 100 тысяч человек). При этом отмечается рост показателя в Сибирском ФО (+6,0 %) и 24 субъектах Российской Федерации.
Пик смертности от туберкулеза (2015) приходится на возраст 35-44 года среди женщин (7,1 на 100 тысяч женщин данного возраста) и 45-54 года среди мужчин (29,5 на 100 тысяч мужчин данного возраста). Большинство пациентов, умерших от туберкулеза, имеют трудоспособный возраст (78,1%): как мужчины (81,1%), так и женщины (67,1%). Значительная часть умирает в молодом возрасте до 45 лет (43,5%) и в среднем возрасте 45-64 года (45,4%). В пожилом возрасте умирают редко (10,2%).
Среди умерших пациентов, зарегистрированных как умерших от ВИЧ-инфекции, преобладают молодые люди (2015): в возрасте 25-34 года — 38,1%; 35-44 года — 45,0%. Пик смертности от ВИЧ-инфекции приходится на возраст 25-34 года (24,0 на 100 тысяч человек) и 35-44 года (33,0 на 100 тысяч человек). Каждый второй из этих молодых людей фактически умер от туберкулеза.
Если основной причиной смерти умерших от ВИЧ-инфекции (зарегистрированных Росстатом как умерших от ВИЧ-инфекции) является туберкулез, то понятно, что для того, чтобы снизить показатель смертности от ВИЧ-инфекции, что заложено в цель стратегии противодействия распространению ВИЧ-инфекции в Российской Федерации[6], необходимо прежде всего снизить смертность инфицированных ВИЧ от туберкулеза. А для этого необходимо проводить серьезные мероприятия для снижения заболеваемости туберкулезом инфицированных ВИЧ. Но в стратегии нет даже намека на это.
Заболеваемость туберкулезом пациентов с ВИЧ-инфекцией среди постоянного населения, вставшего на учет, в 2015 году составила 2043,1 на 100 тысяч пациентов, что в 43,5 раза больше, чем в среднем по России (47,0 на 100 тысяч человек); а заболеваемость детей в возрасте 0-14 лет больше в 58 раз (соответственно 683,9 на 100 тысяч пациентов с ВИЧ-инфекцией и 11,8 на 100 тысяч детей в среднем по России).
Важна своевременность выявления туберкулеза. При этом, несмотря на то, что охват обследованиями на туберкулез среди пациентов с ВИЧ-инфекцией, состоящих на учете, растет (2007 год — 54,6%; 2014-й — 81,7%; 2015-й — 81,3%), можно сделать вывод: не выполняются федеральные документы[7], в соответствии с которым пациенты с ВИЧ-инфекцией должны осматриваться на туберкулез два раза в год.
В 2015 году существенно выросла доля инфицированных ВИЧ, которым проводилась химиопрофилактика туберкулеза: среди впервые вставших на учет — в 31,1% случаев (2014 год — 7,7%); в контингентах пациентов, состоящих на учете,— в 14,3% случаев (2014 год — 5,3%). Стадия заболевания или ее классификация определяют стратегию проведения химиопрофилактики туберкулеза лицам, инфицированным ВИЧ. Химиопрофилактика назначается пациентам, инфицированным ВИЧ, со снижением иммунитета и регистрации CD 4 менее 350 клеток/мкл. О результатах химиопрофилактики будет судить по уровню заболеваемости туберкулезом инфицированных ВИЧ в 2016-2017 годах.
Лечились от туберкулеза в 2015 году 8,6% впервые вставших на учет пациентов, инфицированных ВИЧ (2014 год — 6,9%) и 6,5% контингента пациентов, наблюдавшихся в течение года (2014 год — 6,5%). При этом одновременно с противотуберкулезными препаратами пациенты с туберкулезом и ВИЧ-инфекцией в 4Б, 4В и пятой стадиях получали лечение высокоактивной антиретровирусной терапией в 95,1% случаев (2014 год — 82,2%). Создание специализированных отделений для лечения пациентов с туберкулезом, инфицированных ВИЧ, где можно получать квалифицированную диагностику и лечение — важное государственное решение. В штатах этих отделений должны быть как врачи фтизиатры, так и инфекционисты.
Из 9532 детей в возрасте 0-17 лет, инфицированных ВИЧ (на окончание 2015 года), от матерей, инфицированных ВИЧ, родились 8794 ребенка (92,3%). Профилактика ВИЧ-инфекции у детей — это прежде всего профилактическая работа с инфицированными ВИЧ матерями. Профилактика ВИЧ-инфекции — это и профилактика туберкулеза среди детского населения, так как инфицированные ВИЧ дети болеют туберкулезом в 58 раз чаще, о чем уже говорилось ранее.
Проведение иммунизации против туберкулеза детей, рожденных от матерей, инфицированных ВИЧ — важный фактор профилактики туберкулеза среди таких детей. Трехэтапная химиопрофилактика антиретровирусными препаратами в настоящее время осуществляется чаще: 2007 год — 79,9%; 2012-й — 85,1%; 2014-й — 84,3%; 2014-й — 87,2%. Тем не менее часть детей, родившихся от инфицированных ВИЧ матерей, вакциной БЦЖ в роддоме до сих пор не прививаются. Национальный календарь профилактических прививок[8] в полном объеме не выполняется, сокращается доля детей, привитых вакциной БЦЖ в роддомах России: 2005 год — 89,1%; 2012-й — 85,5%; 2015-й — 84,6%.
Необходимо подумать и о необходимости существующего законодательного разрешения на анонимное обследование на ВИЧ без предъявления документа, подтверждающего личность. После проведения анонимного обследования при выявлении ВИЧ-инфекции невозможно выявить контакты человека и обследовать их для дальнейшего нераспространения ВИЧ. Пациент будет знать о своем заболевании, но не сообщит о нем другим, в том числе медицинским работникам; если появится необходимость в госпитализации, не будет состоять на учете и не сможет получить лечение антиретровирусными препаратами. Рано или поздно пациенту придется вставать на учет в центре СПИДа, и тогда будет повторная регистрация случая инфицирования ВИЧ.
В существующем федеральном законе от 30.03.1995 № 38-ФЗ[11] есть права, но нет обязанностей перед обществом инфицированных ВИЧ. Необходимо внести в закон обязательное диспансерное наблюдение за инфицированными ВИЧ, которое устанавливается независимо от согласия таких пациентов или их законных представителей. Решение о необходимости диспансерного наблюдения или его прекращении должно приниматься комиссией врачей, назначенной руководителем медицинской организации, которая оказывает помощь инфицированным ВИЧ в амбулаторных условиях, и оформляться в медицинской документации записью об установлении диспансерного наблюдения или о его прекращении, о чем в письменной форме извещать лицо, подлежащее диспансерному наблюдению
Таким образом, бессимптомный инфекционный статус, вызванный ВИЧ, не входит в заболеваемость (таб. 1000) и распространенность (таб. 2000) ВИЧ-инфекции: показатели снижаются методом статистики в 4-5 раз. Бессимптомного статуса нет в таб. 3000 (обследование контингентов центров СПИДа), таб. 4000 (диспансерное наблюдение пациентов с коинфекцией. При этом у пациентов с бессимптомным статусом туберкулез имеется в 1,6% случаев, и эти пациенты подлежат антиретровирусной терапии), таб. 5000 (беременные и роженицы, инфицированные ВИЧ. У них, как правило, выявляется Z21. Нет пары мать — дитя, так как нет данных о матерях, инфицированных ВИЧ), таб. 6000 (лечение антиретровирусными препаратами. Пациенты с Z21 имеют число лимфоцитов CD 4 менее 350-500 в 1 мл крови примерно в 30 % случаев и подлежат лечению).
В новой форме ФСН №61 нет данных об иммунологическом статусе на всех инфицированных ВИЧ пациентов, без чего невозможно планировать потребность в антиретровирусных препаратах. Нет путей передачи ВИЧ-инфекции, что важно для прогноза развития эпидемического процесса при ВИЧ инфекции и соответственно при туберкулезе. Недостаточно данных по лечению инфицированных ВИЧ. Неизвестно, сколько пациентов имеют лекарственную устойчивость к антиретровирусным препаратам. Нет данных об аварийных ситуациях и заражениях ВИЧ медицинских работников. Неизвестно, сколько пациентов заболели и находятся на лечении в местах лишения свободы, сколько жителей сельской и городской местности и т.д.
Что касается вирусных гепатитов, то говорить о смертности от них на основании данных Росстата невозможно, хотя мы и отмечаем ежегодный рост показателя смертности от гепатитов (2005 год — 0,75; 2015-й — 1,21 на 100 тысяч человек; рост показателя за 10 лет на 61,3%). На самом деле смертность от них спрятана в смертности от ВИЧ-инфекции. Среди всех зарегистрированных случаев инфицирования ВИЧ каждый третий пациент (2015 год — 33,0%) имеет гепатиты В и С. Но если пациент умирает, то при поздних стадиях ВИЧ-инфекции смерть регистрируется как смерть от ВИЧ-инфекции.
В России есть формы ФСН на все социально значимые заболевания, представляющие опасность для окружающих[16] (туберкулез, ВИЧ-инфекция, инфекции, передающиеся преимущественно половым путем), кроме вирусных гепатитов.
- гепатиты А и Е характеризуются фекально-оральным механизмом передачи, реализуемым водным, пищевым и контактно-бытовым путями распространения;
- гепатиты В, С, D и G распространяются преимущественно парентеральным путем, но возможен половой путь передачи инфекции, а также от матери ребенку. Данные гепатиты характеризуются хронизацией патологического процесса.
Кроме общих методов лечения вирусных гепатитов, есть специфические методы лечения гепатита С. При этом данных о численности пациентов, страдающих гепатитом С, нет. Следовательно, невозможно планировать обеспечение лекарственными средствами, потребность в стационарных койках. Данные Роспотребнадзора по вирусным гепатитам и другим инфекционным социально значимым заболеваниям носят мониторинговый характер и не могут служить для расчета показателей заболеваемости (прерогатива форм ФСН) и смертности (прерогатива Росстата).
В форме ФСН №12 есть не все данные на случаи заболевания в целом по России: нет данных о численности пациентов в местах лишения свободы, в организациях здравоохранения, которые не относятся к системе Минздрава России, а также в случае посмертной диагностики.
Таким образом, необходимо решить следующие задачи:
Читайте также:


