Обязательное медицинское страхование и хеликобактер
Каждый год в России рак диагностируют более чем у 600 тыс. человек. При этом ежегодно не менее 300 тыс. наших соотечественников умирают от этой болезни. По данным Всемирной организации здравоохранения, онкозаболевания сейчас занимают второе место среди причин смерти людей (на первом месте пока традиционно сердечно-сосудистые болезни). Однако если вовремя начать правильное лечение, то шанс побороть рак достаточно высок.
Мы наслышаны об онкозаболеваниях, но сталкиваясь с ними в реальности, часто не знаем, как действовать. Нас не учили быть пациентами. ТАСС собрал ответы на самые распространенные вопросы на эту тему.
Могу ли я без назначения врача сдать какие-нибудь анализы или пройти бесплатное обследование, чтобы понять, что рака нет?
Есть три варианта того, как можно пройти бесплатное обследование в рамках полиса ОМС. Вы обращаетесь в поликлинику по месту жительства либо для прохождения диспансеризации, либо для профилактического осмотра, либо с жалобами на ухудшение здоровья. Во всех случаях первоначально нужно обратиться к участковому терапевту.
Если ваш возраст (число полных лет) делится на три без остатка, в текущем году вы можете пройти бесплатные обследования (в том числе на онкозаболевания) в рамках диспансеризации. Онкоскрининги в диспансеризации разбиты на группы риска развития того или иного вида рака в определенном возрасте. 30-летнему пациенту не будут делать колоноскопию по желанию, но если в семейном анамнезе есть, например, злокачественная опухоль желудка у кровных родственников (родители, братья-сестры, дети), то врач назначит такое исследование.
"Но надо помнить, что без направления врача все исследования будут проведены на платной основе, так как они связаны исключительно с вашим желанием пройти обследование", - пояснила заместитель генерального директора Национального медицинского исследовательского центра радиологии Минздрава России Галина Алексеева.
Если на диспансеризацию в этом году по возрасту не попадаете, то можно пройти в поликлинике профилактический осмотр, который проводится раз в два года в целях раннего выявления хронических неинфекционных заболеваний и факторов риска их развития.
Третий вариант - обращение к участковому врачу с конкретными жалобами. В этом случае врач также может назначить дополнительные исследования, чтобы исключить онкозаболевание.
Насколько эффективен онкоскриннинг?
Сегодня эффективность массового скрининга доказана для рака молочной железы, рака шейки матки и колоректального рака. Так, маммография снижает смертность от рака молочной железы у женщин старше 50 лет в среднем на 30%, жидкостная цитология снижает смертность от рака шейки матки в среднем на 80%, исследование на скрытую кровь в кале снижает смертность от рака толстой или прямой кишки в среднем на 15%. Такие данные приводит онколог Александр Серяков, доктор медицинских наук, профессор, лауреат премии им. Михаила Ломоносова.
Кому нужно сдавать анализы для определения онкопроявлений?
Тем, у кого есть следующие факторы риска:
- возраст попадает в группу риска развития распространенных видов рака. Возрастные группы для онкоскринингов прописаны в порядках проведения диспансеризации;
- рак диагностирован у кровных родственников. В таком случае онкологи рекомендуют сделать первое исследование на этот вид рака на десять лет раньше, чем онкология была выявлена у родственника.
- есть доброкачественные опухолевые процессы (миомы, фибромы, кисты в почках, яичниках, молочных железах и т.д.);
- появились признаки, характерные для рака: слабость, утомляемость, субфебрильная температура, резкое похудение, наличие очаговых локализаций.
- появились другие симптомы, которые прежде не беспокоили. Например, колоректальный рак нередко проявляется в виде кровотечений или изменений функций кишечника (запоры, поносы). Для женщин показаниями для обращения к врачу и маммографии могут стать увеличение подмышечных лимфатических узлов, уплотнения в молочной железе, изменения на коже или выделения из соска. Также стоит обратить внимание на образование на коже, подкожный узел любой локализации или упорный кашель.
- есть фоновые заболевания, которые могут предшествовать некоторым видам онкологии. Для рака желудка это хронический гастрит, язвенная болезнь желудка или двенадцатиперстной кишки и бактерия хеликобактер. Предраковыми заболеваниями шейки матки являются лейкоплакия и эритроплакия влагалища и шейки матки; папиллярные и фолликулярные эрозии и полипы шейки матки.
- было онкозаболевание, которое сейчас на сдадии ремиссии.
Врач в поликлинике назначил дополнительные анализы. Стоит ли мне начать переживать?
"Думаю, что заранее переживать не стоит, но если у врача есть вопросы к результатам ваших исследований и он назначает дополнительные, значит, вам требуется дисциплинированно пройти углубленную диспансеризацию, то есть выполнить все дополнительно назначенные исследования. И сделать это надо, чтобы убедиться, что с вашим здоровьем все в порядке или требуются дополнительные консультации, - считает Алексеева. - Главное - не паниковать и довериться врачу, тем более если дополнительные исследования назначает врач, значит, все они будут проведены по ОМС".
По словам представителя общественной организации "Движение против рака" Ларисы Зверевой, переживать нужно, если врач игнорирует жалобы пациента, подозревающего, что с его организмом что-то может быть не в порядке.
Должен ли я платить за дополнительные обследования? Насколько они точные?
Все анализы и исследования, которые входят в медицинские стандарты и объемы ОМС, должны быть бесплатными для пациента с полисом. "Некоторые маркеры могут быть платными. Но и их могут провести бесплатно по медицинским показаниям, по письменному направлению врача в клинику, располагающую соответствующей лабораторной базой", - уточнила представитель общественной организации "Движение против рака" Зверева.
По словам заместителя генерального директора НМИЦ радиологии Минздрава России Алексеевой, диагностические процедуры назначают для установления и клинического, и морфологического диагноза. "Обычно все дополнительные исследования, а к ним относятся гастроскопия, колоноскопия, биопсии с проведением гистологического, иммуногистологического и иммунохимического исследования, КТ или МРТ исследования, в том числе с контрастированием, ПЭТ/КТ, онкомаркеры и т.д., достаточно точны", - отметила она. Эти исследования позволяют определиться с тактикой лечения, если заболевание подтверждается.
В памятке, подготовленной Минздравом России, также разъясняется, за какие виды медицинской помощи платить не нужно.
Сколько ждать результатов?
Это зависит от характера исследования. "Результаты гастроскопии будут известны сразу. Если выполнена биопсия, то один-два дня. При необходимости получения результатов иммуногистохимического исследования - пять-шесть дней. Но в любом случае, если начато проведение углубленного исследования, то в течение трех-четырех недель у вас на руках будет заключение с подробными рекомендациями по дальнейшему лечению", - уточнила Алексеева.
Подробнее о предельных сроках ожидания диагностических процедур, начала лечения и госпитализации всегда можно узнать в страховой организации, в которой вы получали полис ОМС.
Каковы сроки оказания медицинской помощи при онкологии по ОМС?
- В течение пяти рабочих дней с момента установки диагноза или подозрения на онкологическое заболевание должна быть проведена консультация в первичном онкологическом кабинете или первичном онкологическом отделении медицинской организации по направлению, выписанному врачом-терапевтом или врачом общей практики.
- В течение одного рабочего дня с момента установления предварительного диагноза злокачественного новообразования врач-онколог первичного онкологического кабинета или первичного онкологического отделения должен организовать взятие биопсийного (операционного) материала.
- В течение 15 рабочих дней с даты поступления биопсийного материала гистолог должен провести гистологическую верификацию злокачественного новообразования и дать экспертное заключение.
- В течение 15 календарных дней с даты установления предварительного диагноза больного должны госпитализировать в профильное медучреждение для оказания специализированной медицинской помощи. Либо в течение десяти календарных дней в случае подтверждения диагноза (гистологической верификации) злокачественного новообразования больного должны госпитализировать в профильную медицинскую организацию для оказания специализированной медицинской помощи.
- В течение 72 часов с момента плановой госпитализации составляется план лечения, при неотложной госпитализации - незамедлительно.
Врач подтвердил злокачественное новообразование/онкогематологию. Что делать, куда бежать?
Если диагноз подтвердился при амбулаторном обследовании или в непрофильном стационаре, нужно обратиться к онкологу в районной поликлинике за направлением в территориальный диспансер или отделение гематологии, где пациенту назначают углубленное исследование для определения тактики лечения. "И если вам ваш врач не объяснил, что вам нужно делать и куда бежать, то прежде всего необходимо обратиться в онкодиспансер по месту жительства за разъяснениями", - уточнила Алексеева.
На сайте Фонда профилактики рака размещена памятка - какие вопросы нужно задать своему онкологу на приеме.
Нужно ли платить за препараты для химиотерапии?
Нет. Перечни бесплатных лекарств, входящих в схемы химиотерапии, указаны в стандартах лечения при каждом злокачественном новообразовании. Стандарты утверждены Минздравом России. "Нужно отметить, что если назначенное и жизненно необходимое лекарство не входит в стандарт, то его также могут предоставить в стационаре онкодиспансера, если оно входит в перечень жизненно необходимых и важнейших лекарственных препаратов", - уточнила представитель общественной организации "Движение против рака" Зверева. Получить полную информацию о перечнях бесплатных лекарств можно также в страховой организации.
Продолжение противоопухолевой терапии может потребоваться и после стационарного лечения. "В данном случае возможность получения бесплатных лекарств зависит от статуса льготника", - уточнила она.
Как убедиться, что меня лечат эффективными препаратами, а не назначили устаревшую схему лечения, чтобы сэкономить?
Галина Алексеева отмечает, что для получения второго мнения можно обратиться за консультацией в профильные учреждения. "Для уточнения схем лечения химиотерапии вы всегда можете самостоятельно обратиться в любой федеральный медицинский центр для консультации или консилиума по направлению вашей поликлиники (по ОМС) или самостоятельно (платно)", - пояснила она.
Инновационные и таргетные препараты (если они по каким-то причинам пока не вошли в российские стандарты и льготные перечни) пациент может получить по решению врачебной комиссии.
Меня не кладут в больницу, а химиотерапию назначают амбулаторно. Это законно?
По словам Алексеевой, такое предложение может быть вполне обоснованным в некоторых случаях, например когда не связано с высокой токсичностью препаратов.
При этом представитель общественной организации Зверева отмечает, что в ряде случаев направление пациента в амбулаторию может считаться незаконным. "Пациент имеет полис ОМС, гарантирующий ему оказание медицинской помощи при новообразованиях, о чем указано в территориальных программах государственных гарантий оказания медицинской помощи. Это свидетельствует о необходимости оказания медицинской помощи при онкозаболевании сначала на уровне стационарного лекарственного лечения", - считает Зверева.
Исключением, по ее словам, являются некоторые случаи "длительного получения таблетированных форм противоопухолевых или паллиативных лекарств".
Где узнать, какие лекарства и помощь я могу получить бесплатно, а за что придется платить?
- В районной поликлинике.
- На сайте или по телефону территориального органа фонда ОМС.
- В страховой организации, выдавшей полис ОМС.
- На сайте и по телефону в территориальном органе Росздравнадзора.
Номера телефонов горячих линий также размещены на сайтах органов здравоохранения субъекта (департамент или министерство здравоохранения региона).
Критерии оценки деятельности медицинских организаций, осуществляющих деятельность в сфере обязательного медицинского страхования на территории Алтайского края
Реестр медицинских организаций для осуществления деятельности в сфере обязательного медицинского страхования на территории Алтайского края в 2016 году
Обязательное медицинское страхование - вид обязательного социального страхования, представляющий собой систему создаваемых государством правовых, экономических и организационных мер, направленных на обеспечение, при наступлении страхового случая, гарантий бесплатного оказания застрахованному лицу медицинской помощи за счет средств обязательного медицинского страхования в пределах территориальной программы обязательного медицинского страхования и в случаях, установленных Федеральным законом, в пределах базовой программы обязательного медицинского страхования.
Базовая программа ОМС
В рамках базовой программы обязательного медицинского страхования оказываются первичная медико-санитарная помощь, включая профилактическую помощь, скорая медицинская помощь (за исключением специализированной (санитарно-авиационной) скорой медицинской помощи), специализированная медицинская помощь в следующих случаях:
инфекционные и паразитарные болезни, за исключением заболеваний, передаваемых половым путем, туберкулеза, ВИЧ-инфекции и синдрома приобретенного иммунодефицита;
болезни эндокринной системы;
расстройства питания и нарушения обмена веществ;
болезни нервной системы;
болезни крови, кроветворных органов;
отдельные нарушения, вовлекающие иммунный механизм;
болезни глаза и его придаточного аппарата;
болезни уха и сосцевидного отростка;
болезни системы кровообращения;
болезни органов дыхания;
болезни органов пищеварения;
болезни мочеполовой системы;
болезни кожи и подкожной клетчатки;
болезни костно-мышечной системы и соединительной ткани;
травмы, отравления и некоторые другие последствия воздействия внешних причин;
врожденные аномалии (пороки развития);
деформации и хромосомные нарушения;
беременность, роды, послеродовой период и аборты;
отдельные состояния, возникающие у детей в перинатальный период.
Субъектами РФ гарантируется также дополнительный объём бесплатной медицинской помощи. В рамках программы ОМС осуществляется также проведение мероприятий по профилактике заболеваний, включая диспансерное наблюдение здоровых детей.
Кроме того, жителям РФ предоставляются за счёт средств бюджета России следующие виды медицинской помощи:
скорая медицинская помощь, оказываемая станциями (отделениями, пунктами) скорой медицинской помощи;
амбулаторно-поликлиническая и стационарная помощь, оказываемая в специализированных диспансерах, больницах (отделениях, кабинетах) при следующих заболеваниях: заболеваниях, передаваемых половым путем; заразных заболеваниях кожи (чесотке, микроспории); туберкулезе; заболеваниях, вызванных особо опасными инфекциями; синдроме приобретенного иммунодефицита; психических расстройствах и расстройствах поведения; наркологических заболеваниях;
оказание дорогостоящих видов медицинской помощи, перечень которых утверждается Комитетом по здравоохранению;
льготное лекарственное обеспечение и протезирование (зубное, глазное, ушное);
вакцинопрофилактика декретированного контингента и населения по эпидемиологическим показаниям;
проведение профилактических флюорографических обследований в целях раннего выявления заболевания туберкулезом;
амбулаторно-поликлиническая и стационарная помощь, оказываемая в специализированных диспансерах, больницах (отделениях, кабинетах) при следующих заболеваниях: заболеваниях, передаваемых половым путем; заразных заболеваниях кожи (чесотке, микроспории); туберкулезе; заболеваниях, вызванных особо опасными инфекциями; синдроме приобретенного иммунодефицита; психических расстройствах и расстройствах поведения; наркологических заболеваниях;
стоматологическая и онкологическая медицинская помощь, в соответствии с перечнем, утверждаемым Комитетом по здравоохранению Российской федерации.
Страхователь по ОМС
Исчерпывающий перечень категорий страхователей определен указанным законом: (1) орган исполнительной власти субъекта Российской Федерации или орган местного самоуправления в отношении неработающих граждан, проживающих на соответствующей территории, (2) организации, (3) физические лица, зарегистрированные в качестве индивидуальных предпринимателей, (4) нотариусы, занимающиеся частной практикой, (5) адвокаты, (6) физические лица, заключившие трудовые договоры с работниками и выплачивающие по ним страховые платежи,- в отношении своих работников, а также в отношении самих себя для категорий (3-5).
в отношении формы и условий его заключения регламентирован Правительством Российской Федерации;
является соглашением между страхователем и страховщиком - страховой медицинской организацией (СМО), в соответствии с которым последняя обязуется организовывать и финансировать предоставление гражданам, подлежащим страхованию, медицинской помощи;
содержит наименование сторон, срок действия, численность граждан, подлежащих страхованию, порядок предоставления и актуализации списка граждан, подлежащих страхованию, а также порядок внесения страховых взносов;
включает в качестве неотъемлемых частей: (1) Территориальную программу государственных гарантий оказания населению субъекта РФ бесплатной медицинской помощи, утверждаемую в установленном порядке и определяющую объём, качество и условия предоставления медицинской помощи гражданам, подлежащих страхованию; (2) согласованный сторонами перечень медицинских учреждений, оказывающих гражданам медицинскую помощь по ОМС;
права, обязанности, ответственность сторон и иные не противоречащие законам условия.
участие во всех видах медицинского страхования;
свободный выбор страховой медицинской организации;
контроль выполнения условий договора ОМС.
Перечисленные права страхователя определены вышеназванным Законом и фактически являются декларативными.
Так право страхователя по ОМС на участие во всех видах медицинского страхования означает лишь возможность его одновременного участия и в добровольном медицинском страховании (ДМС).
Право некоторых категорий страхователя (органа исполнительной власти субъекта РФ, орган местного самоуправления, государственных, федеральных, муниципальных организаций и т. п.) на свободный выбор СМО ограничено требованием иного Закона РФ проведения тендера на ее выбор. Результатом проведения тендера является, как правило, существенно суженный список из одной-двух СМО.
В силу этого ограничивается декларированное законом право гражданин на свободный выбор СМО, в частности, право на свободный выбор СМО всех неработающих граждан. Наконец, право страхователя на контроль выполнения условий договора ОМС непосредственно вытекает из существа соответствующего соглашения сторон - страхователя и страховщика (СМО).
зарегистрироваться в качестве страхователя в Территориальном фонде ОМС;
заключить договора ОМС со страховыми медицинскими организациями в отношении граждан, подлежащих страхованию;
вносить страховые взносы в установленном порядке;
принимать меры по устранению неблагоприятных факторов воздействия на здоровье граждан (в пределах своей компетенции);
предоставлять страховой медицинской организации информацию о показателях здоровья граждан, подлежащих страхованию.
Перечисленные обязанности также декларируются вышеназванным Законом.
Обязанность страхователя зарегистрироваться в Территориальном фонде ОМС - самостоятельном некоммерческом финансово-кредитном учреждении, реализующим государственную политику в области ОМС, аккумулирующим финансовые средства на ОМС и распределяющим их между СМО в соответствии с потребностью застрахованных ими граждан на медицинскую помощь, - связана с необходимостью контроля и учета средств платежей страхователей на территории субъекта РФ.
Обязанность страхователя заключить договора ОМС со страховыми медицинскими организациями в отношении граждан, подлежащих страхованию, является его основной обязанностью.
Обязанности страхователя принимать меры по устранению неблагоприятных факторов воздействия на здоровье граждан и предоставлять СМО информацию о показателях здоровья граждан, подлежащих страхованию, являются декларативными.
за нарушение обязанности зарегистрироваться в качестве страхователя в Территориальном фонде ОМС влечет наложение административного штрафа в размере от пятисот до одной тысячи рублей;
за нарушение установленных законодательством РФ о страховых взносах сроков представления расчета по начисленным и уплаченным страховым взносам в органы государственных внебюджетных фондов, осуществляющие контроль за уплатой страховых взносов, влечет наложение административного штрафа на должностных лиц в размере от трехсот до пятисот рублей.
Стоимость медицинских услуг
| Код | Медицинские услуги, наименование | Цена |
|---|---|---|
| 9 | Helicobacter pylori: определение антител суммарных Cag A к возбудителю | 466.00 |
| 7489 | Хеликобактер диагностика Helicobacter pylori скрининг-тест при проведении ФГДС | 171.00 |
| 5823 | Helicobacter pylori: определение IgA к возбудителю иммуноблот | 1354.00 |
| 4001 | Helicobacter pylori (неинвазивный экспресс-метод) | 768.00 |
Описание медицинской услуги
Хеликобактер пилори (Helicobacter pylori) – это особый вид патогенных бактерий, которые инфицируют желудок и двенадцатиперстную кишку. Эти микроорганизмы являются паразитами, продуцирующими большое количество токсинов, повреждающих слизистую оболочку внутренних органов. Подобные повреждения приводят к воспалениям и развитию гастрита, язвы и других заболеваний.
Хеликобактер пилори хитра и коварна. Большинство из известных на сегодняшний день микроорганизмов не могут выжить в кислой среде желудка, но для этой бактерии такая среда наоборот является предпочтительной.
Хронические заболевания желудка и двенадцатиперстной кишки в большинстве случаев ассоциированы с этиопатогенной ролью Helicobacter pylori (HP). Основные методы диагностики НР-инфекции: бактериологический, гистологический, биохимический (уреазный тест) сопряжены с эндоскопическим исследованием и взятием биоптата, то есть являются инвазивными и неприемлемы для частого повторного использования у больного. Для динамического наблюдения за пациентом и контроля за эффективностью терапии необходимы более простые и удобные, неинвазивные методы. Этим требованиям отвечают дыхательные тесты, в основе которых — определение продуктов гидролиза мочевины в выдыхаемом воздухе.
- боли в разных отделах живота и за грудиной после употребления пищи;
- частая отрыжка – внезапное попадание в полость рта содержимого желудка с характерным звуком, кислым привкусом и запахом тухлых яиц;
- дисфагия – трудности при глотании еды и напитков;
- тошнота и ощущения давления в подложечной области;
- рвота;
- частый метеоризм и урчание в животе;
- нарушение аппетита и потеря веса без видимой причины;
- изменения в работе кишечника – запоры, длящиеся свыше 48 часов, и диарея;
- появление крови в каловых или рвотных массах.
Что такое ХЕЛИК-тест?
ХЕЛИК-тест — это неинвазивная дыхательная диагностика инфекции хеликобактер пилори (Helicobacter pylori). Применим в практике врачей-гастроэнтерологов, терапевтов, педиатров и семейных врачей. Дыхательный тест ХЕЛИК предназначен для первичной диагностики хеликобактер пилори, а также для контроля хода антихеликобактерной терапии и проверки эффективности уже проведенной терапии.
Диагностика ХЕЛИК-тестом совершенно безболезненна, потому что в ходе обследования проверяется только выдыхаемый человеком воздух.
Обследоваться надо, если Вас беспокоят боли в животе, изжога, тошнота, быстрое насыщение после еды, отрыжка. Основной причиной этих жалоб может быть хеликобактер пилори. ХЕЛИК-тест проводится для первичной диагностики хеликобактер пилори, а также для проверки эффективности уже проведенной терапии.
Хеликобактериоз заболевание семейное, поэтому диагностику инфекции следует проводить не только у больного с желудочно-кишечной патологией, но и среди всех членов его семьи.
ХЕЛИК-тест можно проводить в любом возрасте начиная с 3-4 лет (ограничение связано со способностью ребенка спокойно сидеть в течение 9 — 15 минут обследования). Физическая активность пациента также не влияет на результат теста.

Я юрист и не люблю переплачивать за анализы.

Моя жена, врач районной больницы, говорит, что в большинстве случаев их можно сдать бесплатно. Я разобрался в вопросе.
Теоретически все просто: каждый гражданин России имеет право на бесплатную медицинскую помощь. Иди в поликлинику, получай направление и сдавай анализы. На практике все не так: в лаборатории может не быть реагентов, анализ делают за дополнительную плату, а иногородних не принимают.
В этот момент велик соблазн плюнуть и пойти в частную лабораторию, где вам сделают любые анализы за ваши деньги. Но не торопитесь: дело в том, что вы за анализы уже заплатили своими страховыми взносами. В большинстве ситуаций анализы вам должны делать бесплатно, а проблемы с реагентами — это не ваши проблемы.
Памятка: ваши права
Вы имеете право получать медицинскую помощь по базовой и территориальной программам медицинского страхования.
Анализы входят в медицинскую помощь.
Вы имеете право получать полную и достоверную информацию обо всех медицинских услугах, которые вы получаете, в том числе о платных и бесплатных вариантах лечения.
Если у клиники нет технической возможности оказать вам полагающуюся по закону помощь, она должна направить вас в другое лечебное учреждение, где эта возможность есть. Все это по-прежнему бесплатно.
Если ваши права нарушены, вы имеете право пожаловаться в страховую компанию и оспорить решение врача или клиники.
Все телодвижения должны быть документально подтверждены.
- Получить полис ОМС в страховой медицинской компании. Без него не получится сдать анализы и вообще лечиться бесплатно — только по скорой.
- Прикрепиться к поликлинике.
- Прийти на прием к врачу и взять направление на анализ.
- Если говорят, что анализы платные, позвонить в свою страховую и уточнить, должны ли их делать по ОМС. Если да, то попросить страховщиков помочь вам пройти исследование бесплатно.
- Если страховая не помогла, написать жалобу главврачу. Направить ее почтой или отнести в приемную в двух экземплярах и зарегистрировать там: один экземпляр с отметкой секретаря забрать.
- Если не помог и главврач, жаловаться письменно в Росздравнадзор, ФОМС и страховую компанию.
Прикрепиться к поликлинике
Все граждане России застрахованы в фонде ОМС. В каждом регионе всего одно территориальное отделение фонда ОМС, а больниц и пациентов много. Поэтому фонд направляет собранные средства в страховые медицинские организации, которые оплачивают больницам и поликлиникам ваши медицинские услуги. Для вас они бесплатные, но по факту за них платят из ваших же денег.
Чтобы пользоваться медицинскими услугами бесплатно, вам нужно получить полис ОМС и прикрепиться к поликлинике. Где и как получить полис, мы уже подробно рассказывали в отдельной статье.

Формы российских полисов ОМС старого и нового образца. Все они действительны
Прикрепляйтесь к поликлинике рядом с домом: туда вам будет удобнее всего обращаться. Менять лечебное учреждение можно не чаще одного раза в год, кроме случаев официальной смены места жительства.
Чтобы прикрепиться к поликлинике, нужно взять паспорт, полис ОМС, СНИЛС и копии трех этих документов и заполнить в регистратуре заявление на имя главврача. Еще можно подать электронную заявку на прикрепление через госуслуги — в Москве мою заявку рассмотрели за сутки. Если в клинике отказываются принимать заявление, жалуйтесь в Росздравнадзор.

Чтобы оказать вам помощь по страховке, поликлиника должна знать его номер. Физически предъявлять его необязательно, достаточно иметь фотографию в телефоне.
Если у вас нет реквизитов полиса ОМС, позвоните в страховую компанию, которая выдала полис. Если не помните название страховой, посмотрите в интернете номер территориального фонда ОМС, в котором вам выдали полис, и уточняйте там.
Медицинская помощь в другом регионе
Если пациент с московским полисом ОМС обратится в поликлинику в Сочи, он сможет получить помощь только в размере, который предусматривает так называемая базовая программа.
Базовая программа — это перечень бесплатных медицинских услуг, который действует на территории всей страны.
Регионы утверждают дополнительные перечни бесплатных услуг — они называются территориальными программами. Их можно получить, только если ваш полис ОМС выдал регион, принявший программу.
Например, москвич Владимир временно жил и работал в Челябинске. Ему потребовалось сделать пробу Манту. Этот анализ предусмотрен территориальной программой Челябинской области, но его нет в базовой. В связи с этим в больнице Владимиру отказались делать этот анализ. Устно пояснили, что в 2016 году больницу оштрафовал территориальный фонд за то, что Манту сделали бесплатно пациенту с полисом из другого региона. Это законно.
Если едете в отпуск или на работу в другой регион, берите с собой полис ОМС. Если медучреждение отказывается вас обслуживать, звоните в территориальный фонд ОМС в этом регионе.
Если вы планируете надолго поехать в другой регион, заранее переоформляйте полис ОМС. Заменить страховую организацию можно один раз в течение календарного года и не позднее 1 ноября.
Некоторые медучреждения утверждают, что работают только с определенными страховыми организациями. Это незаконно: полис ОМС — единый по всей стране. Если отказывают в обслуживании, звоните в вашу страховую компанию и просите соединить с отделом защиты прав граждан. Телефон страховой компании указан на обороте вашего полиса ОМС. Вообще в любой непонятной ситуации с ОМС звоните в страховую.

Телефон страховой указан на обратной стороне полиса ОМС
Выучите фразу: пациент по закону имеет право на бесплатное оказание медицинской помощи на всей территории страны. Это написано в ч. 1 ст. 16 закона об обязательном медицинском страховании.
Бывает так, что подтвержденного заболевания нет, но анализы сдать нужно. Например для участия в соревнованиях.
По закону вы можете это сделать: ст. 3 закона об ОМС сообщает, что страховой случай — это не только заболевание, но и профилактические мероприятия. Анализы как раз нужны, чтобы определить, есть болезнь или нет. Поэтому настаивайте на необходимости получить объективные данные, а не субъективную оценку вашего здоровья врачом или работником регистратуры. Ссылайтесь на закон.
Если в региональном медучреждении, куда вы пришли за анализами, нет технической возможности провести исследование, врач должен дать вам направление на обследование в другом лечебном учреждении, участвующем в системе ОМС в этом регионе.

Существует ли список бесплатных анализов
В законодательстве нет конкретного перечня бесплатных анализов. Иногда и сами врачи не знают, бесплатный анализ или платный.
Например, в перечень базовой программы включено заболевание эндокринной системы — сахарный диабет. Это значит, что по направлению эндокринолога пациенту должны бесплатно сделать анализ крови на уровень сахара. Скорее всего, с этим анализом у пациента не будет проблем.
Но если по результатам анализа установят проблему, пациенту придется искать причину заболевания и сдавать для этого другие анализы, например гормоны. Не у каждой больницы есть оборудование, позволяющее сделать такой анализ. Врач может отправить пациента в частную лабораторию.
Но есть список анализов, которые бесплатно назначают по ОМС без проблем. Врачи сами заинтересованы в их проведении, потому что они входят в диспансеризацию:
- Общий анализ крови.
- Общий анализ мочи.
- Сахар в крови.
- Биохимический анализ крови.
- ЭКГ.
- Флюорография.
- Маммография.
- УЗИ.
На самом деле алгоритм проверки доступности анализа по полису ОМС простой. Что проверить:
- Входит ли заболевание в утвержденную правительством базовую программу бесплатной медицинской помощи. Базовая — значит действующая по всей стране. Если заболевание в базовой программе не указано, проверьте, нет ли его в территориальной программе вашего региона.
- Если вы нашли заболевание в базовой или территориальной программе, проверьте, указан ли нужный вам анализ в стандарте медицинской помощи по этой болезни.
Что такое стандарт медицинской помощи
Стандарт медицинской помощи — это минимальный набор требований к назначаемым пациенту лечебным процедурам, в том числе к анализам. Если нужный вам анализ есть в стандарте лечения заболевания, а само заболевание входит в программу бесплатного лечения (базовую или территориальную), то этот анализ вам должны сделать бесплатно.
Давайте рассмотрим этот алгоритм на конкретном примере. Допустим, у Ольги подозрение на цистит. Врач сообщил ей, что анализы платные. Вот что надо сделать Ольге:
Стандарт первичной медико-санитарной помощи женщинам при остром цистите, Минздрав РФ PDF, 0,2 МБ
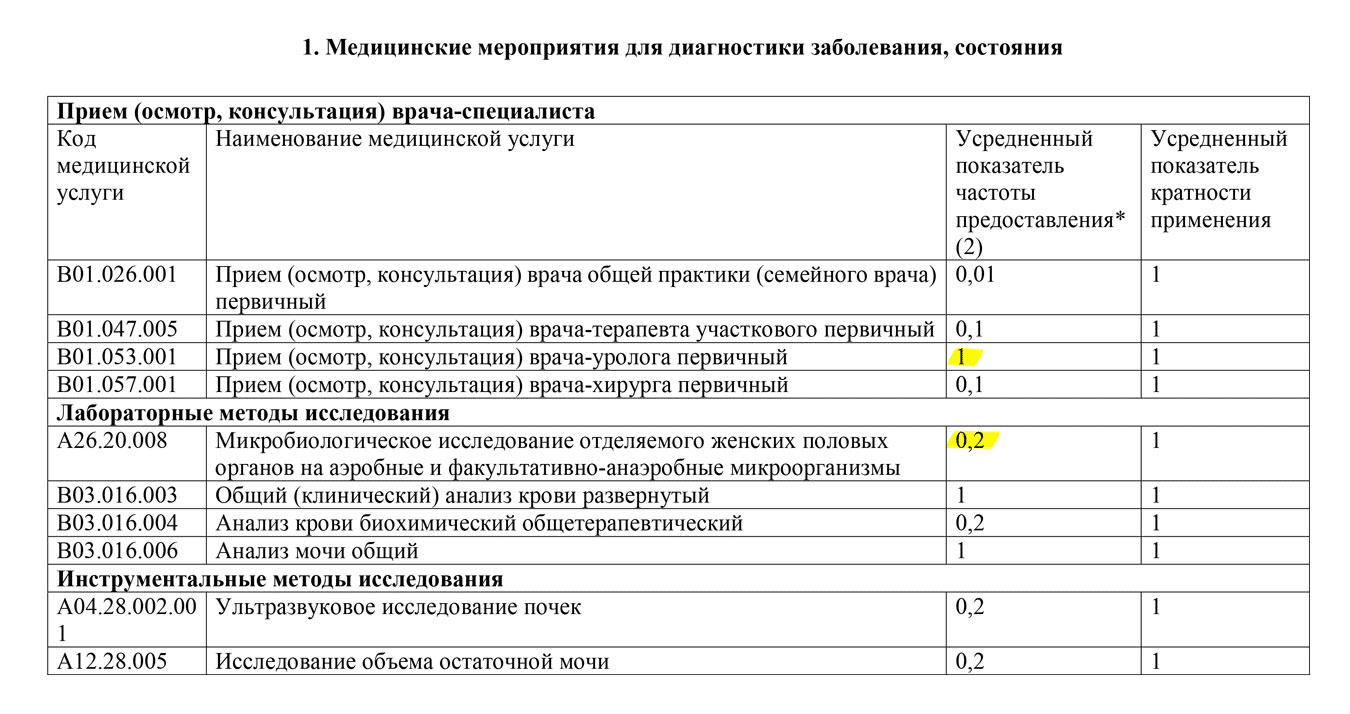
1 — анализ делают всем, 0,2 — анализ делают по назначению врача
Допустим, у Ольги уже выявлен цистит. Тогда ей надо обратиться к разделу 2 этого же стандарта. Согласно этому разделу всем пациентам дополнительно делают два анализа: микробиологическое исследование мочи и определение чувствительности к антибиотикам.
Если у вас нет времени и желания разбираться в медицинских стандартах, позвоните в страховую компанию, которая выдала вам полис ОМС. Уточните, оплачивается ли по вашему полису нужный вам анализ.
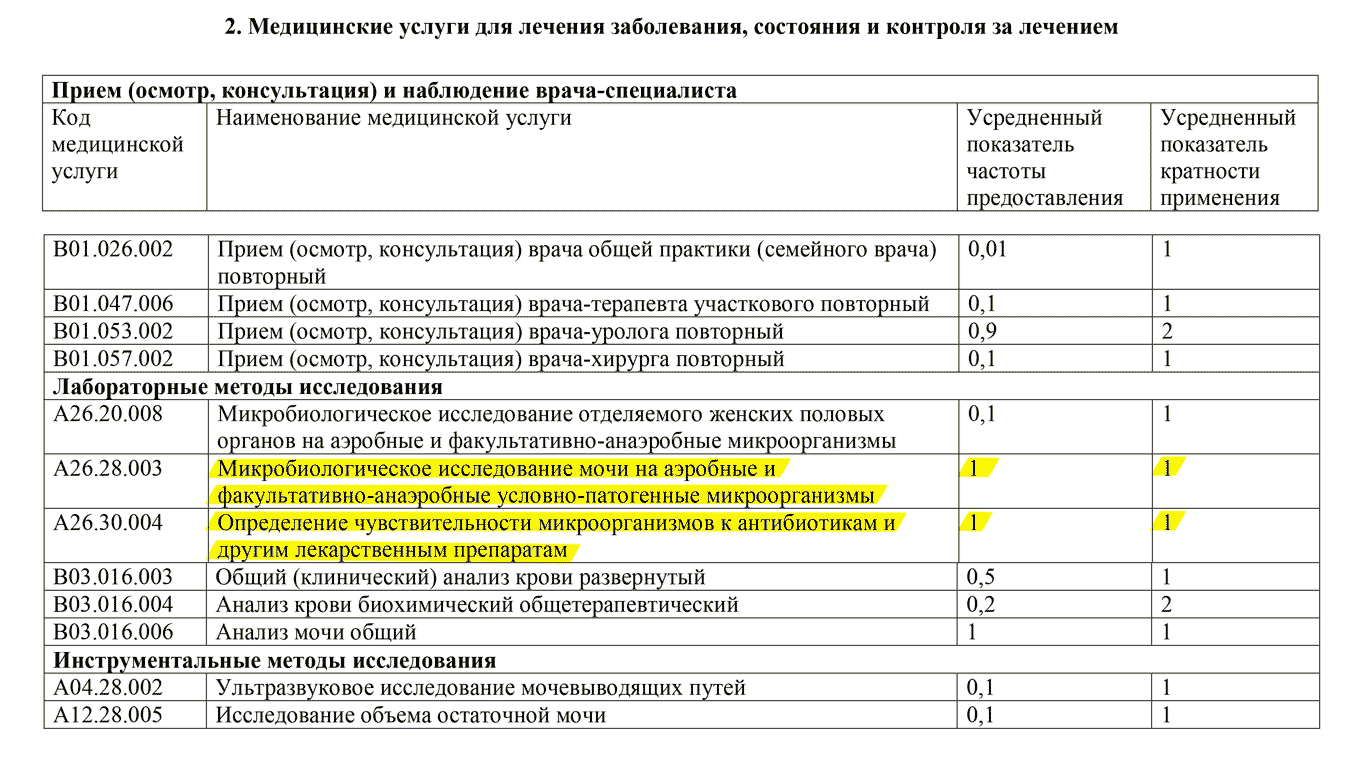
Обязательные бесплатные анализы при остром цистите
Не соглашайтесь на платные услуги
Иногда врач в бесплатной клинике дает пациенту направление на платные анализы. Если оплата при этом происходит не через кассу и если с вами не заключают договор — это обман. По правилам предоставления платных медицинских услуг с пациентом обязательно должны заключить письменный договор.
Если договора нет, значит, медицинский работник кладет ваши деньги к себе в карман. Для вас это лишние траты. К тому же, если нет договора, то и претензию вы предъявить никому не можете.
Чаще встречается другой вариант: навязывание платной услуги вместо бесплатной. Вроде все как положено: с вами заключают договор. Но в нем есть важный пункт о том, что от бесплатной услуги вы отказываетесь.
Вот пример такого договора — смотрите пункты 8.1 и 8.2:

Тут написано, что пациент отказывается от бесплатных услуг
Запомните: врач обязан проинформировать вас о возможности получить бесплатный аналог предложенной платной услуги.
Есть еще один вид нарушения: иногда врач направляет пациента в конкретную коммерческую клинику, а сам получает процент от оплаты. Это незаконно: вы можете выбрать более дешевый медицинский центр самостоятельно. Никакая частная клиника не откажется делать анализ из-за того, что направление выписано на незнакомом бланке.
Как получить копию анализов
В нашей стране нет единой базы анализов. Сейчас полученные результаты вклеивают в амбулаторную карту, а ее хранят в регистратуре поликлиники. Это неудобно, потому что иногда анализы приходится сдавать повторно.
Чтобы не сдавать по несколько раз одну и ту же флюорографию, можно запросить в регистратуре копии анализов. Для этого надо написать заявление о предоставлении копий медицинских документов, сделать копию, оригинал отдать в регистратуру, а на копии попросить поставить штемпель о принятии. Если регистратура отказывается ставить штемпель — отправляйте заявление заказным письмом с уведомлением о вручении.

Заявление-запрос о предоставлении копий анализов
Если нужно ознакомиться с медицинской документацией
Иногда необходимо получить копию медицинского документа, но какого и о чем именно — пациент не знает. Звучит смешно, но так бывает. К примеру, мой знакомый проходил обследование у гастроэнтеролога и сдал много разных анализов. Через три месяца он решил проверить диагноз в частной клинике, но не смог рассказать врачу, какие конкретно анализы он сдавал.
Максимальный срок ожидания для ознакомления не должен превышать тридцати дней с момента подачи запроса.
По закону, посмотреть интересующие вас документы можно только в помещении медучреждения. Домой анализы не отдадут, поэтому фотографируйте все, что может вам пригодиться.
Читайте также:


