На сколько опасен коклюш в возрасте 1 4 года

Введение
Коклюш - острая бактериальная антропонозная инфекция дыхательных путей. Возбудителем болезни является грамотрицательная палочка Bordetella pertussis. Заболеваемость коклюшем в последний период времени, по данным эпидемиологических исследований, возрастает во всем мире, включая те страны, где уровень вакцинации достигает высоких показателей. Особо опасен коклюш, развивающийся у детей первых 6 месяцев жизни, которые либо не достигли вакцинального возраста, либо находятся в периоде вакцинации, и специфический иммунитет еще не успел сформироваться [2, 9, 17]. Источником инфекции для детей раннего возраста становятся подростки и взрослые [8, 10].
У детей раннего возраста, больных коклюшем, не только имеют место некоторые особенности течения болезни, но и наблюдается высокая частота развития угрожающих жизни состояний (остановка дыхания, коклюшная энцефалопатия), а также тяжелых осложнений - преимущественно заболеваний бронхолегочной системы [5, 16].
С целью демонстрации трудностей в диагностике и прогнозировании течения коклюша детей первого года жизни, приводим клинический случай данного заболевания у младенца с развитием комбинированного вторичного иммунодефицита и тяжелыми легочными осложнениями в условиях наслоения бактериальной инфекции.
Заболевание началось с сухого кашля. В 1-й день болезни ребенок осмотрен фельдшером, лечение не назначено. На 3-й день болезни, при повторном визите фельдшера, был назначен амброксола гидрохлорид. Несмотря на терапию отхаркивающим средством, кашель усиливался, приобрел приступообразный характер, на 8-й день болезни впервые наступил эпизод апноэ продолжительностью около 30 с. Родители обратились в Центральную районную больницу, и на следующий день ребенок реанимобилем был доставлен в Областную инфекционную клиническую больницу. По данным эпидемиологического анамнеза установлено, что у матери и у старшего ребенка (6-летнего возраста) в течение 3 недель наблюдался интенсивный навязчивый сухой кашель, более выраженный в ночное время суток.
Состояние при поступлении на стационарное лечение (9-й день болезни) оценивалось как очень тяжелое, тяжесть состояния обусловлена частыми (более 20-раз в сутки) приступами кашля спазматического характера с выделением слизистой мокроты, иногда завершавшиеся рвотой. Некоторые пароксизмы кашля сопровождались кратковременными апноэ продолжительностью 15-30 с. Сознание пациента было сохранено, ребенок был вялым, на осмотр врача - реагировал плачем. Температура тела находилась в пределах 36,6-37оС. Кожные покровы резко бледные, отмечалась мраморность конечностей, в области промежности и ягодиц - большие участки опрелостей. Выражена одутловатость лица, веки припухшие. Слизистые оболочки полости рта умеренно влажные, незначительная гиперемия небных дужек, задней стенки глотки. Периферические лимфатические узлы не были увеличены. Несмотря на применение оксигенотерапии (кислород в режиме свободного потока через маску) частота дыхания в покое составляла 54/мин., наблюдалась одышка смешанного характера, сатурация крови была в пределах 88-96 %. При аускультации над всей поверхностью легких на фоне жесткого дыхания выслушивались сухие хрипы. Тоны сердца чистые, звучные, ритмичные, ЧСС - 160-176 уд./мин. Постоянно отмечалась умеренная артериальная гипотензия - артериальное давление в среднем составляло 80/40 мм рт.ст. Живот был вздут, увеличен в объеме, при пальпации безболезненный. Печень выступала из-под реберной дуги на 3 см, эластичной консистенции, край ее заострен, поверхность гладкая. Селезенка выступала на 2 см из-под реберной дуги. Менингеальных симптомов не было выявлено. Стул 2 раза в сутки, желтого цвета кашицеобразной консистенции с примесью слизи и зелени. Диурез соответствовал количеству принятой жидкости.
Диагноз подтвержден результатами серологических исследований: методом иммуноферментного анализа обнаружены антитела класса IgM к коклюшному токсину - 23,7 DU/мл, антитела класса IgG к коклюшному токсину - 17,24 DU/мл (результаты IgM, IgG считаются положительными при значениях превышающих 9 DU/мл). При бактериологическом исследовании слизи из ротоглотки (использовали среду казеиново-угольный агар, с добавлением крови) - бактерии Bordetella pertussis не были обнаружены.
В течение 1-го дня пребывания в больнице рентгенологически диагностировано двухстороннюю пневмонию. На 11-й день болезни у ребенка развился ателектаз верхней доли правого легкого (Рисунок 1), и пациент был переведен на искусственную вентиляцию легких аппаратом Leoni-2 (режим СРАР, PEEP 5 см вод.ст., FiO2 40-60 %). На 12-й день болезни у ребенка наступило ухудшение общего состояния: наросла тахикардия (178-210 уд./мин.), наблюдались снижение артериального давления до 60/40 - 80/40 мм рт.ст., повысилась температура тела до фебрильных значений. На 17-й день болезни у больного развился спонтанный левосторонний пневмоторакс (Рисунок 2).
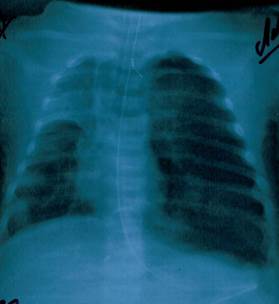
Рис. 1. Ателектаз легкого.
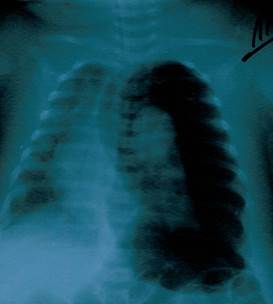
Рис. 2. Пневмоторакс.
При анализе гемограмм ребенка (табл.1) установлено анемию, характерный для коклюша лейкоцитоз с относительным и абсолютным лимфоцитозом. С ухудшением общего состояния ребенка (с 12-го дня болезни), отмечено нарастание количества нейтрофильных форм лейкоцитов и повышение СОЭ.
Таблица 1. Показатели гемограммы ребенка А. в динамике наблюдения.




Особенностью коклюша является полное отсутствие к нему врожденного иммунитета: заболеть этой болезнью может даже новорожденный. И при отсутствии иммунитета, вероятность заболеть после тесного контакта с больным достигает 100%.
По оценкам ВОЗ, в 2008 г. в мире наблюдалось 16 миллионов случаев коклюша, и 195 тыс. детей погибли от этого заболевания. Оно очень опасно для детей младше 2 лет.
Примерно у каждого десятого ребенка, заболевшего коклюшем, развивается воспаление легких, у 20 из 1000 отмечаются судороги (у 3% грудных детей). В 4 на 1000 случаев (у 1% грудных детей) имеет место поражение головного мозга (энцефалопатия). Коклюш и его осложнения могут привести к смерти ребенка, пик смертности от коклюша приходится на возраст до 1 года.
По оценкам ВОЗ, в 2008 г. в мире наблюдалось 16 миллионов случаев коклюша, 95% из которых отмечалось в развивающихся странах, и около 195 000 детей погибло от этого заболевания. В развивающихся странах средний показатель летальности составляет около 4% среди детей грудного возраста младше года и 1% среди детей в возрасте 1-4 лет.

Общие сведения
Коклюш - одна из самых распространенных детских инфекций, острая инфекционная болезнь, характеризующаяся своеобразным судорожным кашлем. Коклюш вызывается бактерией Bordetella pertussis, которая передается от инфицированного восприимчивому лицу воздушно-капельным путем.
Вероятность заболеть
Особенностью коклюша является полное отсутствие к нему врожденного иммунитета: заболеть этой болезнью может даже новорожденный. И, при отсутствии иммунитета, вероятность заболеть после тесного контакта с больным достигает 100%. Инфекция очень опасна для детей младше 2 лет.
Внедрение эффективных программ вакцинации младенцев ассоциировалось со значительным снижением числа случаев коклюша и числа смертельных исходов от коклюша среди детей. Вакцина против коклюша (в комбинации с дифтерийным и столбнячным анатоксинами) используется в рамках расширенной программы иммунизации (РПИ) с момента ее создания в 1974 году. Однако до сих пор коклюш является частой причиной смертности среди детей грудного возраста во всем мире и остается поводом для озабоченности со стороны общественного здравоохранения даже в странах с высоким уровнем охвата прививками. По оценкам ВОЗ, в 2008 г. в мире наблюдалось 16 миллионов случаев коклюша, и 195 000 тыс. детей погибли от этого заболевания. В 2013 году коклюш все еще являлся причиной примерно 63 000 случаев смерти среди детей в возрасте менее 5 лет. Эпидемические циклы коклюша наблюдаются каждые 2-5 лет (обычно 3-4 года), даже после внедрения эффективных программ иммунизации и достижения высокого охвата прививками. Именно поэтому рутинная вакцинация против коклюша остается одним из самых приоритетных разделов иммунопрофилактики.
Симптомы и характер протекания заболевания
После инкубационного периода, составляющего 9-10 дней (с амплитудой 6-20 дней), у заболевших развиваются катаральные симптомы, включая кашель. В течение 1-2 недель могут наблюдаться приступы затяжного приступообразного спазматического кашля. В типичных случаях кашель, особенно сильный ночью, часто сопровождается рвотой. У детей раннего грудного возраста коклюш может первоначально проявляться в виде апноэ (остановка дыхания) и цианоза без кашля, а у подростков и взрослых единственным проявлением заболевания может быть только стойкий кашель нехарактерный для коклюша, что в значительной мере затрудняет диагностику. Катаральный, пароксизмальный периоды и период выздоровления могут длиться до нескольких месяцев.
Проявления болезни хоть и очень неприятны, но не особенно страшные. Прежде всего следует опасаться осложнений, наиболее частым из которых является воспаление легких (пневмония). Примерно у каждого десятого ребенка, заболевшего коклюшем, развивается воспаление легких, у 20 из 1000 отмечаются судороги (у 3% грудных детей). В 4 на 1000 случаев (у 1% грудных детей) имеет место поражение головного мозга (энцефалопатия). Коклюш и его осложнения могут привести к смерти ребенка, пик смертности от коклюша приходится на возраст до 1 года.
Даже в развитых странах такое осложнение после коклюша, как бронхопневмония, может наблюдаться среди приблизительно 6% детей, заболевших коклюшем, среди детей грудного возраста младше 6 месяцев уровень осложнений в четыре раза выше.
Особенно тяжело протекает коклюш у детей первых шести месяцев жизни. В этом возрасте после кашля часто бывают остановки дыхания, которые длятся от нескольких секунд до минуты и даже дольше. Тяжелые формы коклюша, протекающие с нарушением мозгового кровообращения, с выраженной гипоксемией, остановками дыхания, судорогами, неблагоприятны в отношении отдаленного прогноза. После них часто наблюдаются различные расстройства нервной системы.
При коклюше могут возникнуть и другие осложнения: эмфизема легких, проникновение воздуха в подкожную жировую клетчатку, кровоизлияние в мозг или в оболочки глаза.
У детей грудного возраста во время приступа кашля за счет сильного напряжения может сформироваться грыжа, выпасть прямая кишка. Причиной смерти, как правило, являются тяжелые проявления коклюша с нарушением мозгового кровообращения, осложненные пневмонией. Крайне неблагоприятно наслоение острых респираторных, стафилококковой инфекций, которые усиливают патологические процессы, развившиеся в результате коклюша, что в свою очередь приводит к более тяжелому течению воспалительных процессов – создается порочный круг.
Смертность
По оценкам ВОЗ, в 2008 г. в мире наблюдалось 16 миллионов случаев коклюша, 95% из которых отмечалось в развивающихся странах, и около 195 000 детей погибло от этого заболевания. В развивающихся странах средний показатель летальности составляет около 4% среди детей грудного возраста младше года и 1% среди детей в возрасте 1-4 лет.
Особенности лечения
Госпитализации подлежат: больные с тяжёлыми формами; с угрожающими жизни осложнениями (нарушение мозгового кровообращения и ритма дыхания); со среднетяжёлыми формами с негладким течением, неблагоприятным преморбидным фоном, обострением хронических заболеваний; дети раннего возраста. По эпидемиологическим показаниям госпитализируют детей из закрытых детских учреждений (независимо от тяжести заболеваний) и семейных очагов.
Больным обеспечивают особые условия – палата должна хорошо вентилироваться, воздух должен быть увлажнен специальными увлажнителями, кондиционерами или, при их отсутствии, мокрыми полотенцами. Для лечения используются антибиотики (в начале заболевания), успокаивающие средства, противорвотные и противокашлевые препараты.
Эффективность вакцинации
Наибольшее число заболеваний приходиться на возраст от 1 года до 5 лет. Заболеваемость коклюшем в прошлом была почти всеобщей и уступала первое место лишь кори. В результате широкомасштабной вакцинации, проведенной в 1950-1960 годы в промышленно развитых странах, произошло резкое снижение заболеваемости (более 90%) и смертности от коклюша.
В 2008 г. около 82% всех детей грудного возраста в мире были привиты тремя дозами вакцины против коклюша. По оценкам ВОЗ, в 2008 году результате вакцинации против коклюша было предотвращено около 687 000 случаев смерти. В странах, где количество привитых детей снижается до 30% и ниже, уровень и динамика заболеваемости коклюшем становится такой, какой она была в довакцинальный период.
Вакцины
Надежным средством специфической профилактики коклюша является вакцина. Коклюшная вакцина выпускается, как правило, в комбинации с дифтерийным и столбнячными анатоксинами (АКДС для первичного курса вакцинации или AaкдС для последующих возрастных ревакцинаций).
Последние эпидемии
В каждой конкретной местности эпидемические циклы коклюша наблюдаются каждые 2-5 лет (обычно 3-4 года), даже после внедрения эффективных программ иммунизации и достижения высокого охвата прививками.
Исторические сведения и интересные факты
Первое упоминание коклюша относится к 1578 г., когда эпидемия с огромной смертностью имела место в Париже и была описана Гийомом де Байю (Guilleaume de Baillou), деканом Парижского университета. Когда медики ничего не знали о природе коклюша, то лечили его в основном кровопусканиями. А это, конечно же, мало способствовало выздоровлению пациентов.
Лишь в 1906 году учёные Жюль Берде и Октав Жангу, работавшие в институте Пастера в Брюсселе, выделили коклюшную палочку. Но и после этого у врачей не прибавилось средств для лечения коклюшной инфекции. Они появились только в годы Второй мировой войны.
В Могилевской области 2018 году было выявлено 118 случаев коклюша, показатель заболеваемости составил 11,03 на 100 тыс. населения, превышая средне республиканский в 1,6 раза (6,8 на 100 тыс. населения). Лабораторно подтверждено 107 случаев коклюша, из них методом ИФА – 53,3%, ПЦР – 44%, ПЦР+ИФА – 2,8%.
В возрастной структуре заболевших преобладают дети 7-14 лет и составляют 58 % от общего числа заболевших, дети 0-2 года – 12%, 3-6 лет -14%, 15 лет и старше -16%.
Заболевание регистрировалось на 9 административных территориях, доля выявленных случаев коклюша г. Могилеве от общего количества в 2018г составила 81,3%.
В ходе эпидемиологического расследования выявлено 1584 контактных лиц, у 41% контактных лиц, подлежащих лабораторному обследованию, получены положительные результаты исследования к B. Pertussis.
За 5 месяцев 2019 зарегистрировано 100 случаев коклюша на 9 административных территориях, показатель заболеваемости превышает уровень аналогичного периода 2018 года в 2,4 раза и составляет 9,47 на 100 тыс. нас. В возрастной структуре заболевших преобладают дети 7-14 лет и составляют 61,1 % от общего числа заболевших, дети 0-2 года – 14,4%, 3-6 лет -16,1%, 15 лет и старше -10,1%.
Лабораторно подтверждено 95 случаев коклюша, из них методом ИФА – 65,3%, ПЦР – 31,5%, ПЦР+ИФА – 2,1%, бактериологически – 1,1%.
В Дрибинском районе за 5 месяцев 2019 зарегистрировано 9 случаев коклюша показатель заболеваемости 93,2 на 100 тыс. нас., при среднеобластном 9,5 на 100 тыс. нас. В возрастной структуре заболевших преобладают дети 7-14 лет и составляют 55,6 % от общего числа заболевших, дети 5-6 лет – 44,4%.
Коклюш – острое инфекционное заболевание дыхательных путей, передающееся воздушно-капельным путем и характеризующееся длительным течением со специфическими приступами кашля.
Коклюш легко распространяется в детских коллективах. Это объясняется сравнительно большой частотой стертых и легких форм, нередко поздно диагностируемых. Восприимчивость детей к коклюшу достаточно высокая, особенно среди не привитых против этой инфекции лиц.
После перенесенного заболевания коклюшем развивается пожизненный иммунитет, повторные случаи наблюдаются очень редко.
Как можно заразиться коклюшем?
Источником инфекции является больной человек. Наибольшая восприимчивость к инфекции наблюдается у детей в возрасте от 1 года до 7 лет, которым не сделали ранее профилактические прививки.
Возбудитель коклюша — бактерии Борде Жангу (это и есть коклюшная палочка) крайне активны в первые 10-12 дней после инфицирования. Если в этот период начать давать ребенку антибиотики — то палочку, конечно же, можно благополучно убить. И даже — предупредить в некоторой степени появление приступов тяжелейшего кашля. Другое дело, что, учитывая симптоматическую диагностику коклюша, мало кому удается диагностировать его именно в этот период — первые 10-12 дней, поскольку в это время кашля еще нет, а все прочие симптомы очень напоминают обычное легкое ОРЗ.
Передача инфекции, как правило, происходит при тесном контакте с источником инфекции (на расстоянии 1,5–2,5 м). Чаще всего возбудитель попадает в организм при вдыхании частичек слизи, попавших в воздух при кашле, чихании, разговоре с больным человеком.
Как проявляется инфекция?
Одно из главных коварных свойств коклюша у детей заключается в том, что на первых стадиях болезни он прекрасно выдает себя за банальное ОРЗ — симптомы те же самые. Но именно в первые 10-12 дней заболевания коклюш особенно заразен и передается мгновенно от больного человека — к здоровым. После 20-го дня болезни, несмотря на то, что ребенок еще болеет и будет болеть примерно 2 месяца, он уже не представляет угрозы для окружающих, его коклюш больше не заразен.
Наиболее частые осложнения коклюша являются воспаление легких (пневмония), ателектазы (спадение ткани легкого), судороги, энцефалопатия (поражение головного мозга по причине нарушения кровоснабжения и кислородного голодания мозговой ткани и, как следствие, явление гибели нервных клеток).
Чем младше ребенок — тем более опасная и тяжелая форма коклюша его, как правило, одолевает. Если взрослый будет просто кашлять несколько месяцев, заразившись коклюшем, младенец реально находится под угрозой смерти. Поэтому очень важно сделать прививку в раннем возрасте ребенка, чтобы защитить его от коклюша в самый уязвимый период его жизни. До момента изобретения вакцины от коклюша, это заболевание по смертности среди детей было на первом месте. А как только вакцина получила широкое применение (в начале 1960-х годов), детская смертность от коклюша сократилась более чем в 45 раз.
В настоящее время согласно Национальному календарю профилактических прививок Республики Беларусь вакцинация против коклюша проводится детям с двухмесячного возраста и состоит из четырех профилактических прививок (в 2-3-4 и 18 месяцев). Привиться можно следующими вакцинами: АКДС, Эупента, Инфанрикс, Гексаксим, Инфанрикс гекса, Петнаксим, Тетраксим.
Заведующая педиатрическим кабинетом

Коклюш — острое инфекционное заболевание, сопровождающееся воспалительными явлениями в верхних дыхательных путях и приступообразным спазматическим кашлем.
Наиболее часто заражаются непривитые дети в возрасте до 5 лет, причем особенно опасен коклюш для детей первого года жизни. В более старшем возрасте эта инфекция протекает значительно легче.
Коклюш вызывается специфической бактерией под названием Bordetella pertussis. Микроб передается воздушно-капельным путем (при кашле, чихании, разговоре) при тесном общении с больным человеком. Заболевание очень заразное. Однако контактный (например, через игрушки) путь передачи инфекции невозможен, поскольку бактерия быстро погибает во внешней среде.
Иммунитет после болезни вырабатывается очень стойкий и обычно сохраняется на всю жизнь. Повторные заболевания могут возникать в пожилом возрасте. Однако как правило, врачи принимают его за простуду — настолько легко протекает болезнь.
Что происходит?
Коклюшная бактерия вырабатывает специфические токсины, которые вызывают раздражение слизистой оболочки дыхательных путей. В результате развивается спазм диафрагмы и мышц бронхов (бронхоспазм), и возникает так называемый спастический кашель. Кашлевой рефлекс постепенно закрепляется в дыхательном центре продолговатого мозга (отдел головного мозга), что приводит к усилению и учащению приступов кашля.
При спазматическом приступе после свистящего вдоха следует серия коротких судорожных кашлевых толчков, которые без остановки следуют друг за другом на протяжении одного выдоха. Иногда такие приступы сопровождаются рвотой, посинением или покраснением лица, отхождением мокроты. В течение одного дня таких приступов может быть 20-30 и более, в зависимости от тяжести заболевания. Лицо больного становится одутловатым, на коже иногда появляются кровоизлияния, может начаться конъюнктивит, а на уздечке языка образуется язвочка. Приступы судорожного кашля могут возникать в любое время суток, но чаще всего — в ночное время и под утро.
Как правило, вне приступов кашля состояние ребенка почти не отличается от нормального. Температура тела при этом остается нормальной. Повышение температуры тела в период спазматического кашля чаще всего свидетельствует о присоединении осложнений.
Период спазматического кашля продолжается около 3-4 недель и более, количество приступов постепенно уменьшается и они становятся менее интенсивными. Тем не менее, небольшой кашель, слабость, раздражительность и повышенная возбудимость ребенка сохраняются в течение последующих нескольких месяцев.
Самое частое осложнение коклюша — это пневмония, которая вызывается уже другими микробами — стрептококками и стафилококками. У детей первого года жизни коклюш опасен остановками дыхания во время приступов, длительность которых варьируется от нескольких секунд до нескольких минут. Из-за недостатка кислорода у них могут развиваться судороги скелетных мышц, энцефалопатия и т.д.
Другие осложнения: бронхит, плеврит (воспаление плевры, покрывающей легкие), гнойный отит, ложный круп. Изредка возникают тяжелые осложнения, возникающие вследствие сильных кашлевых толчков (кровоизлияние в мозг, разрыв барабанных перепонок, пневмоторакс и т.д.).
Диагностика и лечение
Диагноз коклюша выставляется при наличии типичного кашля. Для его подтверждения может производиться посев мокроты и слизи, взятой со слизистой оболочки глотки.
Лечение, как правило, проводят в домашних условиях. Госпитализируют при коклюше редко, в основном маленьких детей и больных с тяжелой или осложненной формой болезни.
Огромное значение при лечении этой болезни приобретает свежий, увлажненный воздух в комнате больного (частое проветривание помещения), дробное питание (частый прием пищи малыми порциями), уменьшение воздействия внешних раздражителей, способных спровоцировать кашель (в частности, света и шума). При нормальной температуре тела полезны прогулки на свежем воздухе (при температуре не ниже -10º С).
Из лекарственных препаратов врач обычно назначает антибиотики, антигистаминные и противокашлевые препараты и, иногда, нейролептики — чтобы ослабить спазматический кашель.
Профилактика
На сегодняшний день самой эффективной мерой борьбы с коклюшем считается введение АКДС-вакцины, внесенной в обязательный календарь прививок.
При выявлении ребенка, больного коклюшем, вводится карантин на 2 недели для ранее не привитых и не переболевших коклюшем детей в возрасте до 7 лет.

Кашель при коклюше отличает специфичный неконтролируемый характер. Повторные приступы могут изнурять и изматывать ребенка. Подавлять кашель можно при помощи сиропа КОДЕЛАК ® НЕО.
Узнать больше…


Благоприятный профиль безопасности препаратов КОДЕЛАК ® НЕО позволяет применять их для облегчения приступов сухого кашля у детей разного возраста. Капли КОДЕЛАК ® НЕО можно давать даже малышам с 2 месяцев (после консультации с педиатром).
Подробнее о КОДЕЛАК ® НЕО.


Современные препараты от сухого кашля, такие как КОДЕЛАК ® НЕО, не содержат в своем составе кодеин, не вызывают привыкания и не формируют зависимости. КОДЕЛАК ® НЕО не снижает своей активности даже при длительном применении, например при лечении остаточного кашля после перенесенной простуды.
Подробнее о КОДЕЛАК ® НЕО…


При коклюше приступы кашля у детей могут сопровождаться тошнотой, рвотой, непроизвольным мочеиспусканием; в тяжелых случаях возможна потеря сознания, судороги и нарушение дыхания. Для облегчения состояния и подавления приступов сухого кашля при коклюше могут быть использованы противокашлевые препараты центрального действия на основе бутамирата.

Сироп КОДЕЛАК ® НЕО не содержит сахара. Ванильный аромат, сладковатый вкус и мерная ложечка в комплекте обеспечивают легкость и удобство применения препарата при сухом кашле у детей с 3 лет.
Подробнее …


Противокашлевые препараты производятся в самых разных формах выпуска, таких как капли, сиропы, таблетки, пастилки.
Подробнее…

Коклюш — инфекционное заболевание, которое может длиться несколько месяцев и опасно тяжелыми осложнениями, особенно для детей до года. Повсеместная вакцинация привела к тому, что количество тяжелых форм болезни значимо снизилось, но полностью нейтрализовать бактерию, как это произошло, например, с вирусом оспы, пока не удалось. Как же протекает коклюш, каковы симптомы болезни и чем она опасна? В чем заключаются общие принципы лечения? Ответы на эти вопросы — в нашей статье.
Что такое коклюш и в каких формах может проявиться заболевание?
Коклюш — это бактериальная инфекция, возбудитель которой называется Bordetella Pertussis. Болезнь передается только от человека к человеку и очень заразна: при контакте с заболевшим вероятность заражения у непривитого ребенка — 70–90% [1] . Еще в середине прошлого века, до того как появилась прививка от этого заболевания, смертность грудных детей при коклюше превосходила идентичные показатели дифтерии, кори, скарлатины, полиомиелита и менингита вместе взятых [2] . Массовое введение вакцинации сократило заболеваемость в 150–200 раз и резко снизило смертность. Так, во время эпидемии коклюша 2010 года в США погибло лишь 5 детей [3] .
Попав в организм, возбудитель коклюша поражает слизистую оболочку дыхательных путей. Выделяемый бациллой токсин формирует сильный спазм мелких бронхов. Это раздражает рецепторы дыхательных путей, которые передают информацию по нервной системе в кашлевой центр головного мозга. Интенсивное и продолжительное раздражение кашлевого центра формирует в нем очаг стойкого возбуждения, который является стимулирующим фактором для неконтролируемых изнурительных приступов кашля. В Древнем Китае эту болезнь так и называли — стодневный кашель.
Длительный, сухой, приступообразный кашель, на пике приступа которого возможна даже остановка дыхания — главное проявление коклюша. Степень тяжести болезни определяют в зависимости от числа серий кашлевых приступов:
- легкая — 10–15 приступов в сутки;
- средняя — 15–25 приступов в сутки;
- тяжелая — 30–60 приступов в сутки.
У грудных детей часто не бывает классических серий приступообразного кашля, вместо него нередко возникает кратковременная остановка дыхания. У подростков и взрослых нередки атипичные формы коклюша, когда кроме упорного надсадного сухого кашля нет вообще никаких признаков инфекции. Возможно и скрытое бактерионосительство — по данным Минздрава ему подвержены до 1,5% переболевших детей с ослабленным иммунитетом.
На заметку
Чаще всего ребенок заражается от старших родственников — подростков и взрослых — с недиагностированным коклюшем.
В наше время болезнь чаще всего заканчивается выздоровлением, но за время течения она успевает измотать не только самого пациента, но и всех членов семьи.
По данным за 2014 год, в России было зарегистрировано 4705 случаев коклюша [4] . Возрастная структура заболевших следующая:
- 7–14 лет — 37,9%;
- младше года — 25%;
- 3–6 лет — 18,2%;
- 1–2 года — 15,3%.
Как видно, чаще всего болеют дети до года и школьники 7–14 лет. Первым чаще всего не успевают сделать прививку: по календарю вакцинации в первый раз прививка от коклюша делается в 4 месяца, но медицинские отводы и переносы вакцинации — также не редкость. Дети второй возрастной группы болеют потому, что со временем поствакцинальный иммунитет ослабевает, сходя на нет в среднем за 12 лет. Коклюш у взрослых и подростков часто протекает стерто, и правильный диагноз вовремя не устанавливается. Именно от старших родственников обычно и заражаются малыши.
Есть мнение
Единственная известная профилактика коклюша — вакцинация. К сожалению, традиционная вакцина АКДС сейчас не гарантирует 100% защиту (по данным эпидемиологов, 65% заболевших детей были привиты), что, по-видимому, объясняется антигенным дрейфом, то есть мутацией, изменением структуры специфических белков бактерии — антигенов. Но даже если после вакцинации болезнь и наступает, то после прививки коклюш проходит в легкой форме. Об этом же говорят и показатели смертности — число 0,07 на 100 тысяч населения не идет ни в какое сравнение с теми чудовищными данными, о которых мы говорили в начале статьи.
Иммунитет после перенесенного коклюша пожизненный.
Инкубационный период при коклюше — время от заражения до первых проявлений болезни — может продлиться от 5 до 20 дней, но средняя продолжительность составляет 2 недели. Развиваясь, болезнь проходит 3 стадии.
- Катаральный период. Начальная стадия коклюша, время активного размножения бактерии. Первые симптомы коклюша могут выглядеть как типичное ОРВИ с температурой и кашлем. Но возможно, что кашель окажется единственным симптомом болезни в это время — сухой, навязчивый и не поддающийся никаким средствам лечения.
- Спазматический (пароксизмальный) период — пик болезни. Это самое тяжелое время для пациента и окружающих. Кашель при коклюше становится приступообразным, безудержным и неукротимым. В классическом варианте, описанном в учебниках, серия кашлевых толчков происходит на выдохе и заканчивается резким свистящим вдохом через спазмированную голосовую щель — репризом. Сейчас классический реприз при коклюше у детей встречается редко: больной делает глубокий вдох и начинается новая серия кашля. За время одного приступа таких серий может быть от 3 до 8. Во время приступа лицо пациента краснеет или синеет, набухают вены на шее, слезятся глаза, язык во время кашля высовывается. На пике кашля возможна остановка дыхания. Приступ заканчивается отхождением стекловидной вязкой мокроты или рвотой, после чего наступает облегчение — до следующего приступа. Такой кашель значительно ухудшает качество жизни пациентов, может привести к возникновению мышечных болей в области грудной клетки и брюшной стенки, нарушениям гемодинамики в грудной полости, кровохарканью, пневмотораксу, рвоте, недержанию мочи, способствует формированию диафрагмальной и других видов грыж.
- Период разрешения — обратного развития симптомов. Мучительный кашель при коклюше может продолжаться 1–2 месяца, в течение которых частота приступов постепенно уменьшается, но кашель сохраняется. Спазматическая форма кашля меняется на обыкновенную, температура, если она была, отступает. Сыпь на лице и шее исчезает. Возвращается аппетит. Наступает долгожданная стадия выздоровления, при которой остаточный кашель может сохраняться еще до полугода.
Остановимся подробнее на симптоматике коклюша.
Спровоцировать приступ кашля может физическая активность, сильные эмоции. Кашель усиливается под вечер и не проходит ночью, не давая больному спать. В легких случаях течения коклюша между приступами общее состояние не нарушено. В тяжелых, когда приступы следуют один за другим, ребенок утомлен, лицо его отечно, из-за хронического недосыпания он становится вялым, характерны точечные кровоизлияния на лице, конъюнктиве век и склерах глазных яблок.
Облегчить приступ кашля может влажный прохладный воздух, поэтому весной и осенью ребенок должен обязательно находиться на улице как можно дольше — по несколько часов в день.
Обратите внимание, что осложнения чаще всего возникают именно во время спазматического (пароксизмального) периода, в их числе:
- пневмония;
- ателектаз (закупорка бронха и спадение участка легкого);
- точечные кровоизлияния в кожу лица, конъюнктиву глаз;
- грыжи — пупочные или паховые;
- эпилептические приступы;
- энцефалопатии;
- переломы ребер;
- недержание мочи;
- остановка дыхания.
Диагностируют коклюш по совокупности клинических проявлений и эпидемиологической информации. Главный клинический критерий — кашель в течение 2 и более недель, не поддающийся лечению обычными противокашлевыми средствами. Но основной метод диагностики в наше время — лабораторные исследования на выявление возбудителя. Самый чувствительный — метод полимеразной цепной реакции (ПЦР). Но он, как и бактериологическое исследование, эффективен только в первые 3 недели болезни. На поздних стадиях исследуют кровь на специфические иммуноглобулины. Пробы крови при анализе на коклюш берутся с интервалом не менее 2 недель. О наличии болезни говорит четырехкратное увеличение иммуноглобулинов в сыворотке крови.
Остальные параметры крови не являются специфичными именно для коклюша, среди них —увеличение числа лимфоцитов и лейкоцитов в периферической крови, а также снижение показателей СОЭ.
Поскольку болезнь протекает долго, то и лечение коклюша длительное и сложное, а само течение болезни — весьма непредсказуемо. Дети младше 4 месяцев и больные тяжелыми формами коклюша обязательно госпитализируются.
Терапия при коклюше всегда комплексная и включает в себя как режим и диету, так и лекарственные средства. Назначаемые препараты направлены на то, чтобы:
- устранить инфекцию из организма;
- уменьшить частоту и тяжесть приступов кашля;
- облегчить последствия гипоксии для организма;
- предупредить развитие осложнений, в том числе возникновение дыхательной недостаточности, неврологической патологии.
Ребенку необходим щадящий режим со сниженными физическими и психоэмоциональными нагрузками. Обязательны долгие прогулки, но без контакта с другими детьми. Оптимальная температура для прогулок — от -5 до +15°C, ниже -10°C прогулки нежелательны. Воздух в квартире или помещении, где находится ребенок, должен быть свежим и увлажненным. С этой целью могут быть использованы специальные увлажнители воздуха. Именно влажный воздух способствует облегчению приступов сухого кашля.
Справка
Ателектаз — патологическое состояние, при котором ткань легкого теряет свою воздушность и спадается (слипается), уменьшая его дыхательную поверхность. В результате такого спадания происходит ухудшение газообмена, что, в свою очередь, приводит к кислородному голоданию тканей и органов, в особенности головного мозга. Тяжесть ателектаза зависит от объема и площади участка легкого, потерявшего свою воздушность.
В условиях стационара актуальна физиотерапия: электрофорез, УВЧ и другие методы. Часто используется кислородотерапия, направленная на профилактику дыхательной недостаточности. Но конкретные назначения делает лечащий врач.
Лекарственная терапия. Для общеукрепляющих целей назначают витамины. Этиотропная (направленная на устранение возбудителя) терапия при коклюше — это антибиотики. К сожалению, прервать развитие болезни они могут только на ранних стадиях — в первые 2–3 недели от начала болезни. Позже антибиотики неэффективны и назначаются, только если появляется угроза бактериальных осложнений, таких как пневмония.
Для стабилизации психоэмоционального состояния ребенка (как уже упоминалось, эмоции могут спровоцировать приступ кашля) используют растительные успокаивающие препараты — валериану, пустырник и тому подобное. Малышам конкретное средство должен посоветовать лечащий врач.
При среднетяжелых формах частоту приступов кашля могут сократить нейролептики.
Гормональные препараты используются при среднетяжелых и тяжелых формах коклюша: они уменьшают активность воспаления, снижают отечность и проницаемость сосудов.
Но основную роль в лечении коклюша играют противокашлевые препараты, действие которых направлено на подавление кашлевого рефлекса. Они блокируют передачу нервных импульсов в кашлевой центр, как следствие, останавливается и сам кашель. Препараты, подавляющие кашель, могут быть центрального и периферического действия. Первые вызывают торможение кашлевого центра головного мозга, вторые обеспечивают снижение чувствительности кашлевых рецепторов на уровне слизистой дыхательных путей.
Среди противокашлевых препаратов центрального действия различают наркотические и ненаркотические лекарственные средства. Ранее при приступах непродуктивного кашля широко применялись противокашлевые средства, содержащие кодеин, достаточно быстро блокирующий кашлевой центр. Однако параллельно с выраженным терапевтическим эффектом при их использовании отмечался и ряд побочных действий, среди которых наиболее значимыми были угнетение дыхательного центра и формирование лекарственной зависимости. Значительным шагом вперед в лечении сухого непродуктивного кашля явилась разработка новых противокашлевых препаратов центрального действия, не уступающих по эффективности кодеину, но при этом лишенных его недостатков. Примером противокашлевых препаратов центрального действия являются непредставленные на данный момент в России L-клоперастин и декстрометорфан, а также получивший широкую популярность и распространение бутамират.
Молекула бутамирата по своему химическому составу и фармакологическим свойствам не является производным опия, а потому представляет собой ненаркотическое противокашлевое средство центрального действия. Бутамират избирательно воздействует на кашлевой центр, не вызывая угнетения дыхания, не оказывая седативного действия и не формируя лекарственной зависимости. Для бутамирата характерны чрезвычайно низкая частота развития побочных эффектов, максимально быстрое начало действия уже после первого применения и сохранение эффективности даже при длительном лечении (без снижения выраженности терапевтического действия). В сравнительных исследованиях бутамират демонстрирует эффективность, которая не уступает кодеинсодержащим лекарственным препаратам. Препараты на основе бутамирата могут быть использованы как при недавно появившемся, так и при хроническом сухом кашле, в том числе в случаях, когда другие лекарственные средства не приносят ожидаемого результата: например, при лечении коклюша, а также других заболеваний, сопровождающихся изнурительным сухим кашлем.
Итак, коклюш — тяжелое, изматывающее заболевание. Поражая, прежде всего, детей и подростков, коклюш вызывает длительный мучительный кашель, который может продолжаться несколько месяцев. Коклюш не только истощает организм больного, лишая его сна и отдыха, но и может вызывать опасные осложнения. Один из важных компонентов симптоматического лечения — противокашлевые препараты, угнетающие кашлевой центр.
«Безусловно, кашель — один из самых мучительных симптомов при коклюше. Приступы сухого кашля могут быть настолько интенсивны, что в отдельных случаях вызывают переломы ребер, а повышение внутрибрюшного давления способствует возникновению грыж. Но даже если болезнь развивается не настолько тяжело, постоянный кашель в прямом смысле лишает больного сна и отдыха. Поэтому выбор средства против кашля — один из важных моментов в лечении коклюша.
Капли предназначены для лечения сухого кашля у малышей старше 2 месяцев. Их удобно и просто дозировать благодаря специальной насадке-капельнице. Сладковатый вкус и аромат ванили позволяют дать лекарство маленькому пациенту, не вызывая негативных эмоций, которые крайне нежелательны при коклюше.
Читайте также:


