Может ли от хеликобактер воспалиться лимфоузлы
- простуда
- головокружение
- тошнота
1. Что такое лимфатические узлы?
Лимфоузлы – это небольшие железы, напоминающие по форме бобы и расположенные по всему телу человека. Лимфоузлы являются частью лимфатической системы, по которой движется жидкость (лимфа), питательные вещества, а также происходит выведение ненужных организму веществ в кровоток.
Лимфатическая система – важная часть иммунной системы, защищающей организм от болезней. Лимфатические узлы фильтруют лимфатическую жидкость (лимфу), когда она проходит через них, захватывая бактерии, вирусы и другие вредные и посторонние вещества, которые затем уничтожаются лимфоцитами – белыми кровяными клетками.
Лимфатические узлы могут быть одиночными или находиться группами. Размер лимфоузлов может быть от совсем небольших – с булавочную головку, до довольно крупных – с большую виноградину. Лимфатические узлы могут ощущаться в области шеи, паха и подмышек. Вообще лимфоузлы обычно не заметны и не вызывают боли при нажатии на них. Большинство лимфоузлов в организме человек вообще не чувствует.
2. Почему происходит увеличение лимфоузлов?
Нередко единичные лимфоузлы болят и опухают из-за различных травм, инфекций или опухолей, развивающихся в лимфоузлах или недалеко от них. В зависимости от того, какие лимфоузлы воспалились и опухли, можно определить и причину воспаления лимфоузлов:
- Воспаление лимфоузлов на шее, под челюстью или за ушами обычно происходит из-за простуды и боли в горле. Увеличение шейных лимфоузлов может произойти после травмы – пореза или укуса рядом с железой, или же из-за опухоли и инфекции полости рта, головы и шеи;
- Воспаление лимфоузлов под мышкой (подмышечных лимфоузлов) случается из-за травмы или инфицирования руки. В редких случаях лимфоузел под мышкой увеличивается из-за рака молочной железы или лимфомы;
- Лимфоузлы в паху воспаляются, болят и увеличиваются от травм или инфекций ноги, области паха или половых органов. В редких случаях причиной воспаления лимфоузлов в паху становится рак яичек, лимфома или меланома;
- Воспаление лимфоузлов над ключицами (надключичные лимфатические узлы) может произойти из-за инфекции или опухоли в области легких, груди, шеи или живота.
3. Заболевания приводящие к воспалению лимфоузлов
Если лимфоузлы воспаляются и увеличиваются не в одной, а в двух и более областях тела, это называется генерализованной лимфаденопатией.
Такое воспаление лимфоузлов вызывают:
- Вирусные заболевания, такие как корь, краснуха, ветрянка или свинка;
- Мононуклеоз, симптомами которого является лихорадка, боль в горле, усталость, а также вызывающая похожие симптомы вирусная инфекция цитомегаловирус;
- Бактериальные заболевания, такие как острый фарингит (возникающий из-за бактерии стрептококка) или болезнь Лайма (бактериальная инфекция, распространяемая некоторыми видами клещей);
- Побочные эффекты от приема фенитоина – лекарства, используемого для предотвращения судорог;
- Побочные эффекты от прививки против кори-паротита-краснухи;
- Рак – лейкемия, болезнь Ходжкина и лимфома;
- СПИД, синдром приобретенного иммунодефицита;
- Сифилис – венерическое заболевание.
4. Лечение лимфоузлов
Лечение воспаленных лимфоузлов заключается в лечении причины их увеличения, опухания и болезненности. Например, бактериальную инфекцию обычно лечат антибиотиками, а вирусная инфекция часто проходит сама по себе. Более серьезным случаем является рак. Если есть основания подозревать, что увеличение лимфоузлов связано с онкологией, может быть проведена биопсия и, конечно же, необходимо полное обследование у хорошего врача.
В любом случае, если увеличенные лимфоузлы не проходят примерно за месяц, и их размер не уменьшается, необходимо обратиться к врачу. Вообще же, лимфоузлы могут оставаться опухшими еще долгое время после того, как уже прошла инфекция. Это особенно часто встречается у детей.
Лимфомы - это опухоли из клеток иммунной системы. Лимфомы – это большая группа, включающая более 30 разных заболеваний.
Лимфомы отличаются друг от друга по клиническим проявлениям, по течению, по ответу на терапию, по тому, как опухолевые клетки выглядят под микроскопом, по молекулярным признакам. Самое главное, что лимфомы лечатся совершенно по-разному. Поэтому слово "лимфома" ни о чем не говорит: это название группы болезней. Чтобы лечить, надо знать конкретный вариант лимфомы.
Исторически лимфомы подразделяются на два главных типа: лимфома Ходжкина и неходжкинские лимфомы.
Лимфома Ходжкина, болезнь Ходжкина и лимфогранулематоз - одно и то же.
Раньше было принято говорить лимфогранулематоз (по ведущему признаку, который виден под микроскопом). В 2000-х годах было доказано, что эта болезнь возникает из В-лимфоцитов, для нее характерны крупные и часто многоядерные клетки – клетки Березовского-Рид-Штернберга (по фамилиям ученых впервые их описавших). Поэтому в современной классификации эта болезнь называется лимфома Ходжкина.
Лимфома Ходжкина может развиваться в любом возрасте, но чаще всего ей заболевают молодые люди в возрасте от 15 до 30 лет. Она чаще выявляется у мужчин, чем у женщин и причины этого не ясны. Некоторые считают, что лимфогранулематоз ассоциирован с вирусом Эпштейн-Барра. Подавляющее большинство пациентов с лимфомой Ходжкина сегодня излечиваются с помощью химиотерапии. Лимфогранулематоз отличает строгое распространение процесса от одной группы лимфатических узлов к другой (неходжкенские лимфомы мультицентричны с самых ранних стадий развития).
Неходжкинские лимфомы
Название может показаться странным, однако оно возникло исторически и означает только то, что данный тип лимфомы не является болезнью Ходжкина. Неходжкинские лимфомы подразделяются на две главные категории: В-клеточные лимфомы, которые развиваются из В-лимфоцитов и Т-клеточные лимфомы, которые развиваются из Т-лимфоцитов. В- и Т-лимфоциты - два основных типа клеток иммунной системы. Т-клеточными лимфомами чаще болеют жители юго-восточной Азии.
Какими симптомами проявляются лимфомы? Чаще всего, это увеличение лимфоузлов. Однако, практически невозможно назвать симптома, которого не бывает у пациентов с лимфомами: эти опухоли могут расти в любом органе и поэтому их клинические проявления очень разнообразны.
Течение неходжкинских лимфом также бывает разным. Некоторые текут длительно, годами и десятилетиями, и даже не требуют лечения. Другие характеризуются более агрессивным течением. По клиническому течению неходжкинские лимфомы подразделяются на три категории: высоко-агрессивные, агрессивные и вялотекущие.
Несмотря на большое разнообразие лимфом, у них есть главный общий признак: все они возникают из клеток иммунной системы и поражают лимфоидные органы. По сути дела, это опухоли из клеток иммунной системы. Клетки иммунной системы постоянно циркулируют по организму. Поэтому возникающие из этих клеток лимфомы обычно уже на момент установления диагноза распространены по организму.
Точные причины возникновения лимфом пока не известны. Ученые пока не могут объяснить, почему один человек заболевает лимфомой, а другой нет. Но мы точно знаем, что лимфомы не заразны. Невозможно заразиться лимфомой и невозможно заразить ею других людей - Вашего супруга/у, Ваших детей, Ваших родственников. Существуют некоторые факторы риска по развитию лимфом. Вероятность развития этих болезней выше у следующих категорий лиц:
у людей, родственники которых болели или болеют лимфомами;
у людей, страдающих аутоиммунными заболеваниями;
у пациентов, которым когда-то была произведена трансплантация органов (почки, костный мозг);
у лиц, работающих с химикатами (пестициды, различные удобрения, растворители);
у лиц, инфицированных вирусом Эпштейна-Барр, вирусом СПИДа, Т-лимфотропным вирусом человека, вирусом гепатита С и вирусом герпеса 8 типа;
у лиц, инфицированных определенными бактериями, такими как Helicobacter pylori (лимфома желудка)
Таким образом, профессиональная деятельность, инфекция определенными вирусами и бактериями предрасполагает к развитию лимфом. Некоторые вирусы, например, Т-лимфотропный вирус человека, непосредственно вызывает лимфому. Возможно, что большое значение в развитии лимфомы имеет вирус Эпштейн-Бар, который вызывает инфекционный иммунноклеоз. Риск развития лимфом повышен у людей с ослабленной иммунной системой в результате врожденного или приобретенного ее дефекта.
Лимфомы гораздо чаще наблюдаются у людей с аутоиммунными заболеваниями. Особенно часто лимфомы возникают на фоне иммунодефицита - у больных СПИДом, у пациентов, которым была проведена трансплантация органов. Длительный прием препаратов, подавляющих иммунную систему, например, циклоспорина, также вопровождается высоким риском развития лимфом.
Некоторые ученые говорят, что в развитии лимфом имеют значение факторы экологии. Например, лимфомы чаще выявляются у работников сельскохозяйственной отрасли, у лиц, контактирующих с пестицидами. Возможно, развитие лимфом может провоцироваться фенолом и другими растворителями.
Самый часты симптом, с которым часто обращаются пациенты с лимфомами - безболезненное увеличение лимфатических узлов. Особенно часто увеличены лимфоузлы на шее, подмышками; однако увеличение лимфоузлов может наблюдаться и в других частях тела. Увеличение лимфоузлов в паху, может приводить к отекам ног. Увеличенные лимфоузлы в животе, могут вызвать боли в животе, метеоризм, боли в спине.
Другие симптомы лимфом:
Лихорадка, которая не объясняется инфекцией или другими причинами и которую не удается устранить с помощью антибиотиков
Потливость, особенно по ночам
Необъяснимая потеря веса
Необычная утомляемость и слабость
Кашель
Кожный зуд
У больных лимфомой Ходжкина часто возникают боли в увеличенных лимфоузлах после приема алкоголя
Симптомы связанные с увеличенными лимфоузлами
У большинства людей имеющих эти неспецифические жалобы лимфомы нет. Распространенные инфекции, ОРЗ, приводят к этим симптомам, но это обычно кратковременно. Серьезные болезни не уходят сами по себе. Поэтому, если у Вас длительное время сохраняются эти неспецифические жалобы, надо обратиться к доктору и пройти обследование.
ОПРЕДЕЛЕНИЕ СТАДИИ ЛИМФОМ
Стадия – это термин, который используется для того, чтобы описать распространенность болезни в организме. Лимфомы обычно подразделяются на четыре стадии: на первой и второй стадии болезнь еще локальна, в то время как третья и четвертая стадии считаются распространенными. Определение стадии предоставляет важную информацию, позволяющую предсказывать прогноз и выбирать вариант лечения. С другой стороны, сам по себе вариант лимфомы может оказаться важнее, чем стадия. При лимфомах прогноз гораздо больше зависит от диагноза, чем от стадии, но людей чаще всего пугают именно стадии.
Стадия I: опухоль обнаруживается только в одной группе лимфоузлов (например, в шейной). Если поражен один нелимфоидный орган (например, желудок), то это считается первой стадией и обозначается буквой E. Стадия устанавливается как I E.
Стадия II: опухоль обнаруживается в двух группах лимфоузлов, например в шейной и подмышечной, но эти группы находятся выше диафрагмы, - дыхательной мышцы, которая разделяет грудь и живот.
Стадия III: вовлечены группы лимфоузлов по обеим сторонам от диафрагмы.
Стадия IV: поражены не только лимфатические узлы, но и нелимфоидные органы - кости, костный мозг, кожа, печень.
Очень часто к обозначению стадии римской цифрой (I, II, III, IV) добавляется буква "А", "В", или "E". Символами "А" или "В" обозначают отсутствие или наличие симптомов интоксикации, к которым относятся: лихорадка, ночные поты и потеря веса. Если у пациента есть эти симптомы, пишут "В", если нет этих симптомов пишут "А". Буквами "а" и "b" обозначают лабораторные признаки болезни: наличие повышение ЛДГ и СОЭ ("а" - признаков нет, "b" - признаки есть).
Буква "Е" говорит о том, что поражен экстранодальный орган (вне лимфатического узла) при локальной стадии.
Каждый вариант лимфомы классифицируется в соответствии с нормальными лимфоцитами из которых происходят клетки лимфомы. Поскольку есть два варианта лимфоцитов, В- и Т- лимфоциты, лимфомы подразделяются на два главных варианта - В-клеточные и Т-клеточные. По тому, как клетки выглядят под микроскопом (морфология), по иммунологическим признакам, по молекулярным характеристикам, лимфомы дополнительно классифицируются на множество разных форм.
Точный диагноз сегодня имеет принципиальное значение. Во-первых, потому, что две опухоли, даже очень похожие по клинике и гистологии, могут сильно отличаться по прогнозу. Во-вторых, если раньше, еще 10 лет назад, выбор вариантов лечения, имевщийся в распоряжении докторов, был относительно не велик, то сегодня арсенал способов воздействия на лимфомы значительно расширен.
Существует более 30 видов лимфом и новые варианты идентифицируются постоянно. Это не значит, что новых вариантов раньше не было. Они были, но мы не умели их распознать и относили в одну группу болезней. Поэтому классификация лимфом - очень трудный вопрос с долгой историей.
Если у Вас есть симптомы вызывающие подозрения на лимфому, нужно пройти полное физикальное обследование. Во время осмотра доктор тщательно расспрашивает Вас. Он исследует шейные, подмышечные, паховые, локтевые, подколенные лимфоузлы, селезенку, миндалины. Доктор, также исследует другие части тела, чтобы найти признаки, которые могут быть проявлениями лимфомы, а также узнать о состоянии органов, о сопутствующих заболеваниях. Если возникает подозрение на лимфому, назначаются дополнительные исследования, позволяющие установить диагноз и распространенность болезни. К ним относятся:
Биопсия лимфоузла или органа
УЗИ брюшной полости и других областей
Рентген грудной клетки
Компьютерная томография
Магниторезонасная томография
Радиоизотопное сканнирование
Позитронно-эмиссионная томография
Анализы крови - общий и биохимический
Иммунофенотипирование
Исследование костного мозга
Исследование спинномозговой жидкости
Молекулярно-диагностические тесты
Основной тест, применяемый в диагностике лимфом, - это биопсия. Кроме того, необходимы исследования, позволяющие выявить распространенность болезни: рентгенография, компьютерная томография, магниторезонансная томография, сканирование с галлием, позитронноэмиссионная томография, ультразвуковое исследование, анализы крови, анализ костного мозга, анализ спинномозговой жидкости.
При подозрении на опухоль и некоторые другие заболевания, такие как туберкулез периферических лимфоузлов или саркоидоз, выполняется биопсия лимфоузла. Это очень важное исследование и во многих случаях именно оно позволяет установить окончательный диагноз. Биопсия - это малая хирургическая операция, в ходе которой удаляется кусочек ткани (в большинстве случаев лимфоузел) для того, что бы рассмотреть его под микроскопом и провести иммуногистохимические, молекулярные и другие исследования. Если лимфоузлов несколько, то удаляют наиболее измененный. После того, как кусочек ткани был удален, он направляется в гистологическую лабораторию. Гистолог исследует удаленную ткань под микроскопом, затем пишет детальный ответ доктору.
Информация, которая поступает после биопсии, говорит нам о типе лимфомы и имеет ключевое значение в диагностике. Если результат биопсии не определен, то препарат нужно пересмотреть у другого гистолога, эксперта в области лимфом. Нередко требуется повторная биопсия. Иногда выполняется пункция лимфоузла. При этом после местной анестезии иглу вводят в лимфоузел и насасывают его содержимое. Пунктат лимфоузла выливают на стекло и делают несколько мазков. Пункционная диагностика может применяться для диагностики лимфом у детей. Это связано с тем, что дети болеют преимущественно четырьмя видами лимфом, клетки которых имеют очень характерный вид под микроскопом. У взрослых по пункции лимфоузла также можно диагностировать некоторые болезни. Однако, пункция лимфоузла совершенно не может применяться для диагностики лимфом. Диагноз лимфомы у взрослого человека устанавливается только и исключительно по биопсии. В большинстве случаев у детей также выполняется именно биопсия лимфоузла.
Методы, которые позволяют оценить распространенность болезни.
После установления диагноза лимфомы необходимо определение стадии болезни, то есть выяснение того, какие еще органы вовлечены. Большинство этих исследований абсолютно безболезненны, никаких анестетиков не требуется. Многие из перечисленных ниже исследований могут быть Вам не нужны. Это решается индивидуально врачом.
1. Ультразвуковое исследование
Используется очень часто, назначается всем пациентам. Исследование основано на регистрации отраженных ультразвуковых волн. Оно применяется для того, что бы узнать если увеличенные лимфоузлы в брюшной полости, в средостении, узнать о состоянии органов.
С помощью рентгеновских лучей можно получить картину отражающую состояние грудной клетки и других частей тела. Количество радиации, которое человек получает во время одного рентгеновского исследования, настолько мало, что об этом можно даже и не думать.
3. Компьютерная томография или аксиальная компьютерная томография
При компьютерной томографии также используются рентгеновские лучи. Однако снимки делают под разными углами, как бы вокруг тела. Затем, полученные результаты суммируются в одну общую картину и компьютер показывает детализированный снимок, с каждого ''среза'' тела. Пациентам с лимфомами часто назначают компьютерную томографию грудной клетки, брюшной полости и таза. Это исследование очень важно, оно показывает увеличенные лимфоузлы, состояние внутренних органов.
4. Магниторезонансная томография
Магниторезонансная томография похожа на компьютерную томографию. Прибор делает множество снимков под разными углами вокруг тела, но вместо рентгеновских лучей он использует магнитное поле. Магниторезонансная томография точнее, чем компьютерная томография. Она позволяет получить более детализированную картину внутренних органов, особенно нервной системы. Не существует более точного способа диагностики очагов в головном и особенно спинном мозге. Она так же важна в диагностике поражений костей. Магниторезонансная томография заказывается, если хотят узнать, есть ли очаги поражения в костях, в головном мозге и в спинном мозге.
5. Радиоизотопное сканирование с галлием
Радиоактивный галлий - это химическое вещество, которое накапливается в опухоли. Сканирование с галлием используется не часто и есть не во всех клиниках. Пациенту вводят небольшое количество радиоактивного галлия. Небольшое количество радиоактивного вещества не опасно. Затем производят сканирование тела под разными углами, что бы посмотреть, в каких местах накапливается галлий. Если оказывается, что опухоль накапливает галлий, сканирование нужно будет повторять после лечения. Это позволяет увидеть осталась ли какая ни будь минимальная опухоль или она исчезла совсем.
6. Позитронно-эмиссионная томография (ПЭТ)
Позитронно-эмиссионная томография в ведущих зарубежных клиниках практически полностью заместила сканирование с галлием, поскольку эта методика гораздо точнее. Что бы выполнить тест внутривенно вводится дезоксифлюороглюкоза. Многие неходжкинские лимфомы накапливают это вещество. Затем с помощью позитронной камеры производят сканирование всего тела. Как и сканирование с галлием, ПЭТ очень важна в определении ответа на лечение. Если компьютерная томография показывает только размеры лимфоузлов (мы судим об активности на основании размеров), то сканирование с галлием и позитронно-эмиссионная томография показывает активны ли лимфатические узлы, сохраняется ли в них болезнь.
Прогноз – термин, под которым понимается характер течения болезни, вероятность выздоровления. Простых решений почти не бывает, прогноз зависит от многих факторов. Сказать о прогнозе может только лечащий врач.
Главный прогностический фактор - точный диагноз, установленный по современной классификации. Можно сказать, что это уже часть победы.
Кроме диагноза ответ на лечение зависит от множества других факторов. Наибольшее важное значение имеют:
1. Возраст. Пожилые люди обычно хуже переносят лечение. У молодых пациентов меньше осложнений терапии, потому что у них как правило меньше сопутствующих заболеваний. Сопутствующие заболевания приводят к необходимости снижать дозы химиопрепаратов, увеличивать интервалы между введениями, что в итоге приводит к худшим результатам лечения у пожилых пациентов.
2. Предшествующая терапия. Чем больше курсов предшествующей терапии было у пациента, тем менее вероятен успех лечения.
3. Общее состояние. Общее состояние показывает насколько выражено влияние болезни на пациента. У пациентов без так называемых В-симптомов (слабость, похудание, повышение температуры), сохраняющих обычную повседневную активность, результаты лечения лучше.
4. Уровень сывороточных белков - лактатдегидрогеназы (ЛДГ) и бета-2-микроглобулина (Б2М). Высокий уровень ЛДГ и Б2М говорит об активности лимфом. Результаты лечения пациентов, у которых уровень этих двух белков не повышен, обычно лучше.
5. Наличие экстранодальных очагов болезни. Под экстранодальными понимаются очаги болезни вне лимфатических узлов. Если лимфома проникает в другие органы, такие как костный мозг, она хуже поддается лечению.
6. Стадия болезни. Стадии 1 и 2 считаются локальными, в то время как стадии 3 и 4 считаются распространенными или генерализованными. У пациентов с 3 и 4 стадиями болезни в общем виде прогноз хуже.
По сравнению с другими опухолями у человека, лимфомы хорошо поддаются терапии. Они отвечают на современные варианты лечения, такие как химиотерапия, облучение, иммунотерапия. Результат лечения зависит от варианта лимфомы, стадии лимфомы, а также от состояния организма пациента, то есть от его возраста и наличия сопутствующих заболеваний. Большинство пациентов с лимфомами получают комбинированную терапию, то есть химиотерапию, лучевую терапию, иногда биологические виды лечения. За рубежом часто используется трансплантация костного мозга с столовых клеток. В нашей стране эта процедура пока выполняется редко. Хирургические методы в большинстве случаев применяются только в установлении диагноза. Изучение биологии и способов лечения лимфом относятся к наиболее быстро развивающимся областям медицины. Не будет преувеличением сказать, что сегодня в мире испытываются сотни разных вариантов терапии лимфом. Именно поэтому онкогематология - одна из наиболее динамичных областей.
№104 (поликлиники №4, №7);
№105 (поликлиники №1, №2);
№112 (поликлиника №5).
График работы кабинетов: понедельник - пятница с 9 до 16.
В последний месяц зимы неприятности в работе желудочно-кишечного тракта ощущает каждый третий городской житель. Виноваты в этом не только беспорядочные перекусы, фастфуд, стрессы и рабочие перегрузки. Специалисты считают, что самый распространенный фактор появления гастрита – бактерия хеликобактер пилори.
Попав в организм, коварная инфекция может вести себя спокойно, и человек не чувствует никаких признаков болезни. Но в межсезонье ослабевают защитные силы организма, и тут бактерия переходит в наступление.
Ферменты и токсины, которые выделяют эти микроорганизмы, вызывают воспаление слизистой оболочки желудка. В результате возникает гастрит. Если появились боли в животе, изжога, отрыжка, нужна срочная консультация специалиста. Методов обнаружения хеликобактера сегодня много.
Например, актуален серологический анализ крови, который выявляет антитела к хеликобактеру. Возможно, понадобится другой, более чувствительный метод анализа крови – ПЦР. Он позволяет обнаружить как опасные штаммы бактерии, так и безобидные ее варианты.
Возможно, врач также порекомендует пройти специальные дыхательные тесты, гастроскопию и другие анализы. Ну а если все чисто? Боли в животе и прочие симптомы далеко не всегда означают, что это именно гастрит. Однако всегда важно найти причину. И главное – вовремя. Иначе гастрит может перейти в хроническую форму.
Спровоцировать хроническое течение болезни может и вирус Эпштейна-Барр из семейства герпесвирусов. Проникнув в организм, герпесная инфекция никогда уже его не покидает. При сбое иммунитета вирус Эпштейна-Барр активизируется, наносит дополнительный удар по иммунной системе, поражает клетки слизистых оболочек желудка. В результате развивается аутоиммунный гастрит.
Врачи называют его молчащим, так как классические симптомы болезни наблюдаются редко. Пациент жалуется на неприятные ощущения в животе, у него держится температура 37 градусов, иногда увеличиваются лимфоузлы. Самый неприятный вариант болезни – когда к вирусу присоединяется хеликобактер. Этот дуэт действует очень агрессивно, поэтому у пациента может начаться язвенный процесс, причем даже в очень раннем возрасте.
Язва иногда проявляется приступом, а иногда, при скрытом течении заболевания, может зарубцеваться самостоятельно, оставив на слизистой рубец. Для выявления герпесной инфекции медики проводят сложные исследования, выявляющие ее вид и степень активности.
Тревожным сигналом для врача является нарушение моторной функции желудочно-кишечного тракта. Специалисты называют такой гастрит химическим. Содержимое двенадцатиперстной кишки с желчными кислотами забрасывается в желудок, происходит кислотный ожог его слизистой, и начинается воспалительный процесс.
Какие причины ломают правильный порядок пищеварения? Они могут быть самыми разными – врожденные аномалии (плохо работает клапан между двенадцатиперстной кишкой и желудком), заболевания ЖКТ, синдром вегетативной дисфункции и другие. Иногда виновато и неправильное питание, особенно если в меню слишком много продуктов, активизирующих выработку кислоты.
Для контроля процесса доктор может назначить суточный мониторинг кислотности. Пациенту через нос вводится тончайший зонд, который не мешает есть и пить, а специальный прибор записывает показания.
Гастриты лечат по-разному, в зависимости от возбудителя болезни, степени поражения слизистой, осложнений, возраста пациента. Что в самых общих чертах следует знать? При хеликобактерной инфекции специалисты нередко используют антибиотики. Чтобы они эффективнее работали в кислой среде, добавляют препараты, снижающие кислотообразование, то есть антациды.
Назначаются и лекарства, создающие тонкую защитную пленку на поврежденном участке слизистой. Поскольку антибиотики наносят урон микрофлоре, после окончания курса обязательно нужно принимать пробиотики, содержащие лактобактерии, а также препараты-пребиотики, которые помогают быстрее восстановить баланс микрофлоры.
При аутоиммунном хроническом гастрите, вызванном вирусом Эпштейна-Барр, в схему лечения включаются противовирусные препараты. При химическом гастрите используют средства, стимулирующие моторику желудочно-кишечного тракта, ускоряющие удаление пищи из желудка. Актуальны антациды – препараты, защищающие слизистую. В любом случае индивидуальную схему лечения подбирает только врач.
В периоды обострения болезни необходимы жесткие ограничения в еде. После окончания лечения, когда состояние пациента нормализуется, строгая диета, в принципе, отменяется.
Но есть три неизменных запрета – жирное, жареное и острое. Это значит следующее: когда варите суп, на поверхности не должно быть наваристой пленки. Возьмите за правило сливать первый бульон, так уйдут вредные вещества. Не добавляйте в суп бланшированные в масле овощи. Мясо и рыбу запекайте или отваривайте. Яйца лучше есть всмятку.
Самое главное – принципы здорового питания должны стать нормой для всей семьи, а не только для того, кто соблюдает особую диету. Есть, конечно, и нюансы. Например, при гастрите с низкой кислотностью необходимо стимулировать выработку желудочного сока, при повышенной – наоборот. Подробные рекомендации, касающиеся правильного питания, даст вам гастроэнтеролог.
Каша против чипсов
Уже несколько лет ученые разных стран работают над созданием вакцины против хеликобактера – самой частой причины гастрита. Но пока вопрос остается открытым. Существуют ли реальные способы защититься от болезни?
В первую очередь укрепляйте иммунитет и избегайте стрессовых ситуаций, советуют врачи. Не менее важны правильные гигиенические и пищевые привычки, а также режим дня. Возьмите за правило завтрак начинать с каши. Пусть это будет хотя бы несколько ложек, и только потом – бутерброд.
Старайтесь соблюдать ритм питания: еда в одно время, чтобы желудок настраивался на правильную работу. Не допускайте длинных перерывов между приемами пищи, есть рекомендуется четыре раза в день. Отучитесь кусочничать, сидеть у компьютера с чипсами, орешками, сухариками.

Лимфоузлы и их предназначение в организме человека
Лимфатические узлы – периферическая часть лимфатической системы, представленная шарообразными, овальными, бобовидными образованиями. Лимфоузлы выполняют в первую очередь барьерную функцию. Они являются фильтрами, сквозь которые протекает и очищается лимфа.
Лимфа – прозрачная жидкость (сукровица), которая омывает все ткани тела человека, обеспечивая доступ иммунных клеток (лимфоцитов) к любому органу или структуре. Лимфатическая система способствует удалению из организма погибших клеток, патогенных бактерий и вирусов.
Лимфатические узлы в теле располагаются группами в ключевых местах, где проходят магистральные потоки лимфы (шея, подмышки, таз, подколенная ямка и тому подобное). Поэтому их называют регионарными.
Причины воспаления лимфоузлов
Причины воспаления лимфоузлов делятся на три большие группы:
- Инфекционного характера (туберкулез, гнойные поражения кожи, сифилис, ВИЧ и другие). Из-за попадания микроорганизмов в лимфоидную ткань природного фильтра прогрессирует локальное воспаление узла.
- Иммунные. В отличие от гнойного воспаления лимфоузлов, при иммунной патологии развивается асептический (без участия бактерий или вирусов) процесс. Главную роль в прогрессировании проблемы играют иммунные клетки (лимфоциты). Примеры болезней, сопровождающиеся лимфаденитом – ревматоидный артрит, дерматомиозит, системная красная волчанка и другие.
- Встречаемый при онкологической патологии. Лимфаденит в данном случае может возникать из-за первичного развития рака из ткани лимфоузлов (лимфогранулематоз, лимфосаркомы) или быть результатом метастатического распространения атипичных клеток. В 95% случаев первыми в процесс вовлекаются узлы, максимально приближенные к месту развития первичной опухоли.
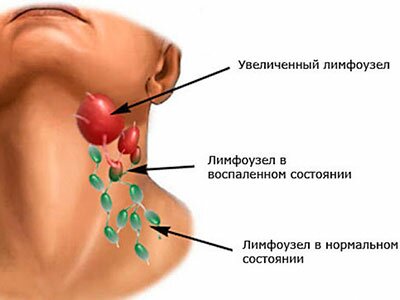
Выяснение причин воспаления лимфоузлов – один из ключевых этапов в выборе адекватного лечения пациента. Без понимания механизма возникновения синдрома невозможно идентифицировать первичную болезнь и назначить необходимые медикаменты.
Симптомы
Лимфаденит характеризуется увеличением узла в размерах. В норме эти образования безболезненны, эластичны, подвижны под кожей. Иногда из-за глубокого расположения узлов их невозможно пропальпировать.
Локальное воспаление структур лимфоидной системы сопровождается следующими симптомами:
- увеличение в размерах;
- болезненность. Болевые ощущения при пальпации узлов могут отсутствовать при онкологических заболеваниях и некоторых инфекциях;
- покраснение кожи над пораженным узлом (не всегда).
Поскольку лимфаденит – это признак первичного заболевания, он всегда сопровождается симптомами патологии, которая и стала причиной воспаления. Увеличение шейных узлов развивается параллельно с насморком, болью в горле. Лимфаденит подмышками может сопровождаться болью в груди, лихорадкой, выделением гнойной мокроты.
Выраженность клинической картины зависит от особенностей конкретного клинического случая и природы базового заболевания. К примеру, лимфаденит на фоне относительно безопасного тонзиллита может сопровождаться выраженным болевым синдромом с лихорадкой. При ярко выраженной симптоматике пациенты, как правило, не затягивают с визитом к врачу.
Диагностика
В рамках диагностики проводятся лабораторные и инструментальные исследования. В зависимости от клинической картины заболевания (врачи оценивают каждый сопутствующий симптом), с которым больной обращается за помощью, врачи нашего центра подбирают необходимые дальнейшие обследования.
Чаще всего для диагностики причин используется:
- комплекс лабораторных тестов – общий и биохимический анализ крови, анализ на инфекционную группу (ВИЧ, сифилис, вирусные гепатиты) и другие;
- УЗИ пораженных узлов;
- рентгенография органов грудной полости при подозрении на лимфогранулематоз;
- КТ, МРТ по показаниям.
При подозрении на развитие онкологического заболевания врачи назначают пункцию или резекцию пораженного лимфатического узла для его гистологического исследования. При выявлении атипичных клеток подтверждается онкологический диагноз.
Лечение

Осложнения
При отсутствии адекватного лечения воспаления лимфоузлов возникают серьезные осложнения со стороны внутренних органов. В зависимости от первопричины лимфаденита может отличаться характер неблагоприятных последствий. Возможные осложнения:
- воспаление лимфатических сосудов (лимфангит);
- миграция бактерий с током лимфы и их распространение в отдаленные органы в теле человека. Это ведет к образованию гнойников вдали от первичного места воспаления;
- метастазирование опухоли. Атипичные клетки мигрируют с током лимфы и оседают в отдаленных структурах, провоцируя рост вторичных новообразований;
- гнойное расплавление узла с заражением крови (сепсисом). Попадание большого количества бактерий в кровоток грозит развитием полиорганной недостаточности.
Предупредить появление осложнений, связанных с воспалением лимфоузлов, поможет своевременное обращение за медицинской помощью. Важно не заниматься самолечением и не игнорировать патологическую симптоматику.
Профилактика лимфаденита
Не допустить возникновение лимфаденита проще, чем заниматься его лечением. Чтобы не столкнуться с вопросом, что делать, если воспалился лимфоузел, важно знать о мерах профилактики. Избежать патологии может помочь соблюдение следующих правил:
- своевременное лечение хронических заболеваний внутренних органов;
- исключение или минимизация контактов с инфицированными пациентами;
- регулярные осмотры у врача;
- минимизация контактов с бродячими кошками. Укусы или царапины на коже человека, сделанные животными, могут внести в рану большое количество микроорганизмов, которые провоцируют воспаление лимфоузлов;
- полноценно питаться и отдыхать.
Читайте также:


