Чума как источник зла
Некоторые считают версию с забросом трупов красивой легендой и полагают, что настоящей причиной повального мора были крысы и блохи — основные переносчики возбудителя чумы.
Сегодня, когда человечество одержало относительную победу над чумой, не все хорошо представляют, что это была за болезнь. Она вызывалась чумной палочкой — особым видом бактерий, который открыли лишь в конце XIX века, во время третьей пандемии. Порой люди умирали от чумы без видимых симптомов за считанные часы; при ее легочной форме — кашляли кровью, при бубонной — покрывались гнойными струпьями.
Больше шансов выжить было при бубонной чуме — если опытный цирюльник или врач вскроет нарывы и удалит гной. Но выделения больного были очень заразны, и часто спасение пациента оборачивалось смертью врача. При легочной форме чумы шанс спастись был один на миллион. По свидетельству многих очевидцев, болезнь развивалась молниеносно: вечером на всенощном бдении в монастыре было много народу, а на следующее утро в живых из них оставались единицы.
 |
Три пандемии
В истории нашей эры известно три пандемии чумы. Первая началась в Египте в 551 году и охватила весь цивилизованный мир того времени. Она длилась 30 лет: погибло 100 миллионов человек! Византийский историк Прокопий Кесарийский писал:
От чумы не было человеку спасения, где бы он ни жил — ни на острове, ни в пещере, ни на вершине горы… Много домов опустело, и случалось, что многие умершие, за неимением родственников или слуг, лежали по нескольку дней несожжёнными. В это время мало кого можно было застать за работой. Большинство людей, которых можно было встретить на улице, были те, кто относил трупы. Вся торговля замерла, все ремесленники бросили своё ремесло…
В XVII веке жертвами чумы стали около 700 тысяч русских людей, а в Лондоне тогда же погибла почти четверть населения. Но это были лишь локальные вспышки: третья пандемия началась в конце XIX века, снова в Китае. За несколько десятилетий зараза распространилась на весь мир. Только в Китае и Индии от нее умерло более 12 миллионов человек.
И даже несмотря на то, что в конце XIX века удалось установить возбудителя болезни, а в начале XX создать первую вакцину, по сей день число заболевших чумой ежегодно составляет около 2,5 тысяч человек. По данным ВОЗ, с 1989 по 2004 годы было зафиксировано около 40 тысяч случаев чумы в 24 странах, около 7% заболевших скончались.
В целом сегодня чума не так страшна: она весьма эффективно лечится антибиотиками.
Средневековый карантин
Иногда спасало лишь поспешное бегство из зараженного региона, а еще пожары, которые уничтожали трупы больных и их вещи. А заодно крыс и блох.
Карантин стали практиковать лишь с XIII века. Его вводили для всех, кто прибыл из далеких стран или другого региона. Обычно изоляция длилась 40 дней, но причина этого срока была не медицинская, а религиозная. Христос молился и постился в пустыне 40 дней, и срок карантина — это подражание Христу.
 |
| Фото: Sm-news.ru |
Карантин не всегда был эффективной мерой. Иногда на корабль или в дом к заболевшим приходили монахи, священники и другие добрые люди, чтобы ухаживать, причащать умирающих, отпевать покойных и позаботиться о выживших.
Уже в XVII веке Даниэль Дефо рассказывал, как лондонцы пытались вырваться из города во время эпидемии чумы: для этого нужно было получить справку у лорд-мэра о состоянии здоровья. Тогда мало кто знал об инкубационном периоде, и чума распространялась по Англии.
Эпоха крайностей
Средневековье вообще было эпохой крайностей и сильных эмоций, а уж во время эпидемий и подавно. Например, католический святой Юлиан Милостивый приглашал к себе в дом больных проказой и спал с ними на одной постели; в то же время прокаженных могли изгнать из города. Они жили лишь в строго определенных местах и всегда должны были носить с собой колотушку или трещотку, которая предупреждала встречных об опасности.
В конечном итоге умирали и те, и другие.
Самым радикальным способом борьбы с чумой была смерть. Если в деревне или городе не оставалось ни одного живого человека без иммунитета, болезнь отступала. Вот только радоваться этому было практически некому.

Одно из самых древних заболеваний, и, пожалуй, самая известная болезнь, ставшая именем нарицательным для любой эпидемии – это чума. Ценой многих жизней человечество научилось ее лечить, но победить полностью не смогло. Так, летом 2016 года в больницу Горного Алтая попал мальчик. Диагноз – чума.
ЭПИДЕМИИ ЧУМЫ В ДРЕВНОСТИ

Когда появилось это заболевание, до сих пор неизвестно. Однако Руфус из Эфеса, живший в I веке н.э, ссылался на более древних лекарей, живших в III веке до н.э и описывавших эпидемии в Ливии, Сирии и Египте. Лекари описывали бубоны на телах заболевших, так что, по всей видимости, это и были первые зафиксированные случаи заболевания бубонной чумой.
Были и более ранние упоминания чумы. К примеру, Афинская чума (называемая еще и чумой Фукидида). Она возникла в Афинах во время Пелопоннесской войны (430 год до н.э). Два года в городе отмечались вспышки заболевания, которые унесли жизни каждого четвертого горожанина (в том числе заболел и Перикл). Затем болезнь исчезла. Современные исследования захоронений жертв афинской чумы показали, что на самом деле это была эпидемия брюшного тифа.
В результате пандемия охватила Константинополь, Ближний Восток, Балканский полуостров и Кипр. В Россию чума проникла через Псков и свирепствовала там до 1353 года. Умерших не успевали хоронить, хотя и клали в гроб по 5-6 человек. Богатые люди пытались укрыться от болезни в монастырях, раздав все свое имущество, а иногда даже и собственных детей. Жители Пскова призвали на помощь новгородского епископа Василия. Он обошел город крестным ходом, но по дороге умер от чумы. Во время пышных похорон епископа с ним пришло попрощаться немало жителей Новгорода. Вскоре эпидемия разразилась и там, а дальше распространилась по всей России.
В то время медицина так и не нашла действенных способов борьбы с болезнью, однако был сделан важный шаг - придумала система карантина. Впервые она была реализована на венецианском острове Лазаретто. Корабли, прибывающие туда из охваченных чумой стран, должны были остановиться на некотором расстоянии от берега, и, встав на якорь, находиться там в течение 40 дней. Только по истечении этого срока, если чума не проявлялась, корабль мог подойти к берегу и начать разгружаться.
ПОСЛЕДНЯЯ ЭПИДЕМИЯ ЧУМЫ
Последняя крупная эпидемия чумы разразилась в 1910 году в Манчжурии. Первые вспышки заболевания отмечались еще в 1894 году в Забайкалье. После проведения железной дороги вспышки участились. Летом 1910 года разразилась эпидемия чумы среди сусликов, но уже к осени начали умирать люди. Первыми жертвами болезни стали китайские рабочие в поселке при станции Манчжурия, однако эпидемия быстро распространилась вдоль железной дороги. Всего, по разным оценкам, она унесла от 60 до 100 тысяч человеческих жизней.
В России приняли экстренные меры противодействия эпидемии. Из опасных районов был запрещен ввоз табарганьих шкурок, а от Амура до Благовещенска установили оцепление. Выехавшие на место эпидемиологической опасности врачи констатировали, что необходимо срочно улучшать санитарные условия. В Иркутске было решено оборудовать больницу прямо на станции – чтобы не возить больных через весь город. Хоронили чумных также отдельно. Из Петербурга была выписана вакцина, а город занялся истреблением крыс.
В Китае же эпидемию удалось остановить, во многом благодаря кремации тел умерших и их вещей. В момент, когда количество подлежащих кремации трупов начало уменьшаться, доктор У Ляньдэ дал странное распоряжение – он предписал всем жителям весело отпраздновать Новый год и взорвать побольше хлопушек. Однако странным этот приказ был лишь на первый взгляд. Дело в том, что продукты серы, выделявшиеся во время взрыва хлопушек – отличное дезинфицирующее средство.
ЧУМА В ИСТОРИИ, ЛИТЕРАТУРЕ И ИСКУССТВЕ
Впрочем, все это касается уже документальных свидетельств. Между тем, чума упоминалась еще в эпосе о Гильгамеше. Правда, говорилось там лишь о смертельности заболевания, понять о какой именно форме чумы шла речь - невозможно. Так же упоминается чума и в Библии - Первая книга Царств повествует о бубонной чуме, которая поразила филистимлян, захвативших Ковчег Завета
Чума остается актуальным понятием и в новом столетии. Летом 2016 года студия Paradox Interactive презентовала обновления к своей видеоигре Crusader Kings II, вышедшей в 2012 году. Благодаря обновлениям можно будет управлять эпидемией чумы. Например, запереться в замке. Впрочем, актуальность чумы основана на реальных фактах – реликтовые очаги эпидемии сохраняются до сих пор, и за 1989 – 2004 гг. было отмечено около 40 тысяч случаев заболевания в 24 странах, причем летальность составила примерно 7% от общего числа заболевших. Чума не исчезла. Она просто затаилась.
| СТАТЬИ | КНИГИ | ФОРУМ | ГОСТЕВАЯ КНИГА | ССЫЛКИ | ОБ АВТОРЕ |
|---|
Об авторе : Михаил Васильевич Супотницкий - кандидат биологических наук.
Сокрушительная пандемия чумы 1346-1351 гг., названная современниками черной смертью , до сих пор не нашла удовлетворительного объяснения. Попытки понять ее причины обычно сводятся либо к поиску доказательств того, что это была не чума (Lederberg J., 1997), и охотно принимаются учеными, озабоченными проблемой появления новых инфекций. Либо из контекста исторических событий извлекаются те исторические источники, которые можно интерпретировать как свидетельство применения биологического оружия (БО) татарским ханом Джаныбеком (Kortepeter M. et al., 2001; Wheelis M., 2002 и др.). Разумеется, в аспекте биотеррористической настороженности последних лет и эта версия кажется весьма привлекательной. Обе версии, несмотря на внешнюю эффектность, все же игнорируют ряд весьма важных экспериментальных наблюдений последних лет, что в конечном итоге уводит исследователей от понимания черной смерти как сложного природного процесса, способного повторяться в виде пандемической катастрофы.
Учение о природной очаговости чумы, разработанное в начале ХХ столетия, было построено на положении о первичности животных (различные виды грызунов), как резервуара возбудителя чумы. При массовой активизации таких очагов в разгар третьей пандемии чумы , это учение позволяло вполне убедительно связывать возникновение вспышек чумы в населенных пунктах с распространением больных чумой грызунов. Однако по мере угасания природных очагов чумы, еще пока еще не объясненном процессе, начавшемся в конце 1930-х гг., учение все чаще переставало работать . Чума не появлялась там, где, казалось, она должна обязательно быть, но возвращалась там, где ее не ждали. Последнее внешне проявлялось одномоментным развитием на больших территориях чумных эпизоотий среди диких грызунов, однако, тщательный контроль над таким очагом, проводившийся десятилетиями до этого, свидетельствовал о том, что чумы все эти годы в нем не было. Причины инфицирования грызунов возбудителем чумы оставались неясными, да и роль самих грызунов в поддержании возбудителя чумы в природе становилась все менее ясной по мере расширения масштабов таких исследований.
Под давлением эпидемиологических наблюдений, Mollaret H. (1963), первым среди чумологов, был вынужден вернуться к забытому в начале XX столетия учению Макса Петтенкофера (1885), предполагающему участие почвы в поддержании в природе возбудителей опасных инфекционных болезней. Смысл его гипотезы сводится к тому, что чумной микроб при наличии соответствующих условий может длительно персистировать в почве нор грызунов ( теллурическая чума ). Развивая гипотезу Mollaret, М. Балтазар (1964) пришел к заключению, что цикл чумы в природных очагах состоит из двух фаз: паразитической (на грызунах и их блохах - кратковременный и неустойчивый) и непаразитарной (существование в почве нор - устойчивый). Механизм данного явления оставался не понятным до тех пор, пока С.В Никульшин. с соавт. (1993) не показали, что ряд амеб способны фагоцитировать Y.pestis и сохранять ее в предцистах.
А.И. Дятлов (1989), Сунцов и Сунцова (2000), последовательно придерживающиеся антропоцентрических воззрений на патогенность Y.pestis, привели весьма интересные наблюдения в пользу ее исключительно малого знакомства со своими теплокровными жертвами: возбудитель чумы не способен к гемолизу эритроцитов крови, т.е. он не является паразитом крови; у него отсутствуют приспособления к адгезии к клеточным мембранам хозяина (если им считать человека), а, следовательно, в процессе коэволюции теплокровных и возбудителя чумы (если ее тоже допустить) не совершенствовалась система тканевой комплементарности; отсутствует органотропность; возможность трансмиссии к другим хозяевам посредством эктопаразитов появляется только после развития сепсиса - неспециализированной формы инфекционного процесса и одновременно его терминальной стадии; температурная зависимость антигенных свойств; способность заражать разные виды животных (отсутствие видовой специализации); нестабильная способность к образованию блока преджелудка блох и отсутствие у блох физиологических механизмов предотвращения блокообразования или освобождения от блока; блокированные блохи быстро гибнут в результате обезвоживания и голодания; блохи инфицированные, но освободившиеся от блока имеют значительно более короткий срок жизни, чем неинфицированные (такова эволюционная цена, заплаченная Y.pestis за оперон hms). Уже по этим данным можно предположить, что во время чумных вспышек и пандемий, сколь масштабными они не были бы, человек не более чем случайный хозяин чужого паразита.
Противоречат представлениям о существовании в природе чумного микроба как облигатного паразита теплокровных животных, и данные сравнения геномов Yersinia pseudotuberculosis и Y.pestis. Эти исследования осуществляются на основе предположения о том, что псевдотуберкулезный микроб является предком возбудителя чумы (В.В. Сунцов и Н.И. Сунцова, 2000; U. Vogel и H. Claus, 2000). Однако интерпретация их результатов для ученого, привыкшего считать, что патогенность микроорганизмов обусловлена приобретением генов факторов патогенности, требует преодоления некоторого психологического барьера. Возбудитель чумы, более патогенный для человека и большинства модельных животных, чем возбудитель псевдотуберкулеза, утрачивает значительную часть генов, которые традиционно относят к генам вирулентности и патогенности. По данным, приведенным А.П. Анисимовым (2002), Y.pestis утрачивает гены адгезинов, уреазы (сдвиг рамки считывания), инвазинов Inv и Ail (вставка IS-элементов), подвижности, способности к синтезу О-боковых цепей ЛПС (не установленные механизмы образования мутаций) и ряд других. Из 17 биосинтетических генов, выявленных у псевдотуберкулезного микроба, 5 в геноме Y.pestis инактивированны за счет вставок и делеций. Компьютерный анализ полного генома чумного микроба (штамм CO92) показал наличие 149 псевдогенов. Эволюционные же приобретения чумного микроба весьма сомнительны, если его рассматривать как облигатного паразита человека и теплокровных животных. Это плазмида рPst - кодирует пестицин Р1, являющийся бактериоцином, блокирующим рост псевдотуберкулезного микроба серотипа 1 и штаммов Y.pestis, не образующих Р1; а так же фибринолизин и плазмокоагулазу - отсутствуют у полевочьих штаммов Y.pestis, т.е. для поддержания чумного микроба среди грызунов эти три фактора не обязательны; и плазмида pFra - кодирует капсульный антиген и мышиный токсин , их значение, как факторов вирулентности чумного микроба для теплокровных организмов, в последние годы подвергается сомнению (см. у Домарадского, 1998). В число таких приобретений входит и конститутивная экспрессия гена hmsT, составной части оперона hms, обеспечивающего образование блока в преджелудке блохи. Здесь уместно отметить, что аналогичное явление - упрощение генома в обмен на увеличение специализации и вирулентности, наблюдается у других опасных для человека микроорганизмов, например, у возбудителей туберкулеза и проказы (Cole S.T., Buchrieser С., 2001), вирусов натуральной и обезьяньей оспы (Маренникова С.С., Щелкунов С.Н., 1998). Ранее нами (Супотницкий М.В., 2000) было высказано предположение, что, данный феномен является проявлением того же механизма дегенеративной эволюции, который использует естественный отбор для развития видовой специализации у многоклеточных паразитических организмов (например, специализация к человеку у ленточных червей приводит к утрате ими пищеварительной системы и к упрощению до предела нервной).
Приведенные выше данные позволяют сделать предположение о том, что Y.pestis, являясь дегенеративным производным имеющего значительно более широкий круг хозяев псевдотуберкулезного микроба, в организме человека и грызунов проявляет вирулентность в виде локального феномена - способности пролиферировать в клетках белой крови. При этом Y.pestis использует те же механизмы специализации, которые позволяют ей поддерживаться среди почвенных одноклеточных организмов, эволюционных предшественников фагоцитов. Так как жизнь или смерть случайно инфицированного теплокровного организма ничего не значит для поддержания такого паразита в природе, то его вирулентность не лимитируется необходимостью сохранения жизни своим жертвам. Болезнь протекает в септической форме, а массовые инфекции носят характер вспышек, и редко напоминают классический эпидемический процесс, т.е., передачу возбудителя чумы от одного заболевшего к другому (только в отдельных случаях легочных осложнений также носящих случайный характер; см. в следующем сообщении).
То обстоятельство, что устойчивое сохранение возбудителя чумы в природе обеспечивается, главным образом, почвой, где Y.pestis существует в некультивируемом виде как облигатный паразит одноклеточных организмов, принципиально меняет методологию изучения аспектов эпидемиологии чумы, имеющих отношение как к механизмам поддержания в природе возбудителя болезни, так и к его проникновению в человеческие популяции. Инфицированные грызуны должны рассматриваться не как природный резервуар чумы, а как индикатор сдвига в экологии одноклеточных организмов - естественных хозяев Y.pestis. Те территории, на которых возбудитель чумы поддерживается эпизоотиями среди грызунов, следует рассматривать, как вершину айсберга чумы , ставшую хорошо различимой благодаря применению методов медицинской бактериологии. Границы же его подводной , наиболее опасной части, еще только предстоит установить методами молекулярной биологии.
Нарушение экосистемы, вмещающей чумной микроб, приводит к выходу Y.pestis за ее пределы (почва нор, сосудистые растения) и к инфицированию грызунов и их эктопаразитов. Такое явление возможно в результате сложно опосредованных климатических воздействий и глобальных катастрофических процессов, изменяющих абиотические (микроэлементный состав почвы, ее температура, влажность, рН, содержание О2 и т.п.) и биотические факторы (наличие пищи, пищевых конкурентов и хищников, освоение новых экотопов и др.), поддерживающие экосистемы простейшие - Y.pestis . Поэтому оно наблюдается крайне редко, скорее как исключение, чем закономерность.
Сама же эпидемиология чумы нуждается в новых определениях, отражающих принципиальные изменения в понимании механизмов ее существования в природе, и позволяющих описывать чуму как эпидемическое явление, но вне учения о природной очаговости чумы начала ХХ столетия.
Природный резервуар возбудителя чумы - совокупность одноклеточных организмов - биологических хозяев Y.pestis, без которых ее существование в природе как биологического вида невозможно (фактор Y в понимании Макса Петтенкофера).
Природный очаг чумы - географический ландшафт, в почве которого методами молекулярной диагностики доказано присутствие возбудителя чумы в некультивируемом состоянии (холодный очаг), и/или на его территории фиксируются эпизоотии и эпидемии чумы (пульсирующий или активизировавшийся очаг).
Реликтовый очаг чумы - территория, неопределенно долго включающая природный очаг чумы, о существовании на которой в прошлом вспышек чумы среди людей известно из исторических источников.
Усилители природного резервуара чумы - биотические объекты, не имеющие значения для поддержания в природе возбудителя чумы как биологического вида, но способные накапливать, размножать и доставлять его в организм определенного вида теплокровных животных или человека.
Активизировавшийся природный очаг чумы - продолжающееся в течение исторически зафиксированного периода времени (до нескольких столетий) появление на территории природного очага чумы, чумных эпизоотий и эпидемий.
Пульсация природного очага чумы - кратковременное (до нескольких лет), интенсивное, охватывающее обширные территории, проникновение возбудителя чумы из его природного резервуара в популяции диких и домашних животных и их эктопаразитов.
Цикл глобальной активизации чумы - скачкообразное нарастание колебательных процессов в экосистемах, включающих чумной микроб, и проявляющееся пульсациями природных очагов чумы (отдельные эпизоотии и вспышки чумы среди людей в регионах, ранее считавшиеся от нее свободными), сменяющееся после прохождения пика (пандемия чумы) их постепенным угасанием (период упадка чумы - современное состояние с заболеваемостью чумой в мире).
Этими определениями мы будем пользоваться при дальнейшем изложении материала.
Второй пандемии чумы предшествовали глобальные климатические и тектонические катаклизмы. С началом малого ледникового периода (XIII столетие), климат стал холоднее, неустойчивее, сократился вегетационный период растений. Период 1270-1350 гг. характеризуется увеличением внутрисезонной изменчивости климата. Однако появление чумы среди людей нельзя связать с расширением степных зон, и, соответственно, увеличением полевых грызунов. Погода на юге Европы в течение нескольких лет перед черной смертью отличалась теплом и сыростью. В 1342 г. - обилие снега зимой и сильные дожди летом - поля Франции опустошены сильным наводнением, в Германии затоплено много городов. В 1343 г. отмечены постоянные дожди и наводнения. С 1345 г. по всей Европе период особенной сырости , продолжавшийся еще несколько лет, постоянные неурожаи, нашествия саранчи до Гольштинии. К концу столетия льды полностью загородили путь в Гренландию (Гезер, 1867; Борисенков, Пасецкий, 1988).
Распространение пандемии черной смерти. Попробуем хотя бы приблизительно установить границы реликтовых очагов чумы, с пульсации которых началась пандемия черной смерти. Для европейцев чума началась в 1346 г. на побережье Черного моря и в устье Дуная. Византийский историк Никифор (Nicephorus) так изложил эти события: Около этого времени овладела людьми тяжкая чумоподобная болезнь, которая, двигаясь от Скифии и Меотии, и от устьев Дуная, господствовала еще в первую весну. Она оставалась весь этот год (1347), проходя только в точности по берегам, и опустошала как города, так и села, и наши, и все, которые последовательно простираются до Гада и Столбов Геркулесовых. В следующем году она отправилась и к островам Эгейского моря; потом поразила Родос, так же Кипр и жителей остальных островов (цит. по Гезеру, 1867).
В записи, датированной 1346 г., русский летописец свидетельствовал: Того же лета казнь была от Бога на люди под восточною страной на город Орнач (при устье Дона - Карамзин) и на Хавторокань, и на Сарай и на Бездеж (город на рукаве Волге, ниже Енотаевки) и на прочие грады во странах их; бысть мор силен на Бессермены (хивинцы) и на Татары и на Ормены (армяне) и на Обезы (абазинцы) и на Жиды и на Фрязы (генуэзцы и венецианцы в колониях при Черном и Азовском морях) и на Черкасы и на всех тамо живущих (Воскр. лет., стр. 210; цит. по Рихтеру А., 1814).

Следовательно, в 1346-1347 гг. на территории, включающей низовья Волги, Северный Прикаспий, Северный Кавказ, Закавказье, Крым, Восточные отроги Карпат, Причерноморье, Ближний и Средний Восток, Малую Азию, Балканы, Сицилию, Родос, Кипр, Мальту, Сардинию, Корсику, Северную Африку, юг Пиренейского полуострова, устье Роны, синхронно началась пульсация природных очагов чумы. Огромные количества Y.pestis посредством инфицированных эктопаразитов вбрасывались из ее природного резервуара в человеческие популяции. Произошла столь массовая гибель людей, что умерший от чумы человек вызывал столько же участия, сколько издохшая коза (Боккаччо Дж., 1351).
По меткому замечанию Гезера Г. (1867), черная смерть если и уклонялась от обычной картины чумы, то это лишь потому, что она совмещала в себе все те явления, которые были порознь в различных чумных эпидемиях. Прежде всего, авторами, современниками черной смерти, выделялся синдром febris continuae - непрерывная лихорадка . Под ним понимался следующий комплекс симптомов: черный и сухой язык, бред и взрывы бешенства, чувство тоски и боли в стороне сердца, ускоренное дыхание, кашель, разного рода мокроты, мутная и нередко черная моча, черные испражнения на низ, черная кровь. На фоне febris continuae появлялись петехии, карбункулы и бубоны. Трупы людей, умерших от чумы, к всеобщему ужасу живых, стремительно чернели и напоминали по цвету уголь - отсюда и появилось название черная смерть .
Такой клинический симптом при чуме, как кровохаркание, не был известен врачам из прежней практики. Шольяк называл черную смерть чумой с кровохарканьем. Как правило, такая форма болезни появлялась в начале эпидемического процесса, локально, безо всякой связи с эпидемиями чумы в других городах, затем она сменялась бубонной формой. Шольяк так же отмечал значительно большую заразность легочной формы чумы по сравнению с бубонной.
Однако не все ученые того времени придерживались его точки зрения на заразность легочной чумы. Последовательный контагионист Ибнулкатиб утверждал, что многие люди, не смотря на контакты с больными с такой формой болезни, оставались здоровыми, и наоборот, получали ее вообще безо всяких контактов, и не будем спешить отвергать его наблюдения. Не прошло и ста лет, упоминания в летописях о чуме с кровохарканием , прекратились
В восприятии современников (Ковино; цит. по Гезеру, 1867), появлению черной смерти предшествовало какое-то отравление, вызванное теллурическими факторами, например парами, поднимавшимися из расщелин земли. Внешне это проявлялось следующим образом. Перед эпидемией в каком-нибудь городе обычно наблюдали людей, у которых отмечали бледность лица и болезненные ощущения в паховой области; этот факт и интерпретировали как отравление парами . Если следовать современным представлениям о распространении чумы, то появление малоболезненных бубонов означает то, что задолго до появления чумы в клинически выраженной форме она проникала в отдельные группы населения с маловирулентными штаммами Y.pestis. В начале эпидемии появлялось большое количество людей с так называемой амбулаторной чумой (pestis ambulans), но так как их за больных тогда не считали, то и начало самой эпидемии не замечали. Поэтому черная смерть в населенном пункте обычно начиналась взрывом смертельных случаев болезни, точнее, обращала на себя внимание после такого взрыва. Так, в Авиньоне, в январе 1348 г., чуму обнаружили только после того, как все монахи одного монастыря (около 700 человек) умерли в одну ночь. Затем эпидемия с необычной быстротой распространялась среди жителей населенного пункта и, поглотив огромное число жертв, она заканчивалась обычно через 5-6 месяцев.
Во время эпидемии черной смерти сначала заболевали дети, затем женщины, затем уже остальное бедное население. Когда чума возвращалась (как правило, в бубонной форме), то она истребляла людей богатых, совсем не пострадавших во времена ее первого появления (Ковино).
Черная смерть продолжалась до начала 1352 г. и унесла, по некоторым оценкам, до трети населения Земли. Остаток XIV века и в начале XV века, чума ежегодно появлялась в Европе и в России то в одном, то в другом месте. Однако ее удары постепенно ослабевали.
Хронология распространения черной смерти в Европе в 1346-1350 гг.*
За всю свою историю человечество неоднократно сталкивалось со страшными болезнями, уносившими тысячи, а порой и миллионы жизней. Эпидемии не обошли стороной и Российское государство: начиная с XI века в источниках можно найти сведения о массовом распространении самых разных недугов.
На Руси эпидемий было значительно меньше, чем в Европе, и все же порой болезни проникали на территорию государства вместе с иностранными купцами и заморскими товарами. Неслучайно центрами возникновения эпидемий в Древнерусском государстве чаще всего становились пограничные города: Новгород, Смоленск и Киев. А самый первый мор, упомянутый в летописи, охватил город Полоцк. Случилось это в 1092 году, и за три месяца от неизвестного заболевания (возможно, тяжелой формы гриппа) скончалось не менее 7 тысяч человек.

Чумной бунт в Москве. 1771 год
В привычном смысле этого слова людей не лечили – их изолировали от других и просто ждали, пока болезнь отступит или победит. Если эпидемия охватывала целый город, его жители бросали дома, имущество и больных, уходили в лес. Противостоять массовым заражениям научились к XIX веку, но часто пандемии оказывались более коварными и все равно не щадили население.
Чума
В 1654 году на Российское государство обрушилась сильнейшая эпидемия чумы. Переносчиками заразы были блохи и крысы. Всего через несколько часов после заражения становилось ясно, что человек нездоров: сначала возникали головные боли, а потом наступал жар и появлялись гнойные язвы. В конце концов больной начинал бредить, страдать от внутренних кровотечений и умирал.

Возникло две версии относительно происхождения чумы: болезнь могла иметь азиатское происхождение и прийти в Россию из Персии через Астрахань или попасть из Украины, Крымского ханства. Когда эпидемия достигла Москвы, столицу немедленно покинул патриарх Никон. Жену и детей царя Алексея Михайловича он увез в Калязинский монастырь (сам правитель в это время находился близ Смоленска и воевал с Речью Посполитой). Вслед за царской семьей город стали покидать бояре и состоятельные горожане; Кремль был закрыт. Осенью 1654 года из Москвы уехали стрельцы и тюремная стража, и столица погрузилась в хаос. Большинство заболевших чумой помещали в карантины, но часто бросали без ухода. Священники умирали, заражаясь от трупов. Предписания хоронить умерших за чертой города постоянно нарушались. По всему городу, не боясь подхватить смертельную болезнь, бесчинствовали мародеры. Вскоре уезжать из Москвы было запрещено, и на городских границах появились заставы. Особенно тщательно охранялась дорога на Смоленск, который в это время осаждала русская армия. На спад эпидемия в столице пошла к январю 1655 года, но в других городах вспышки не прекращались вплоть до 1660-х годов. Жертвами болезни оказались более семисот тысяч человек.

Чума в Москве. Фрагмент картины Т.-П. Девильи. XIX века

Убийство архиепископа Амвросия, гравюра Шарля Мишеля Жоффруа
Холера
В 1830 году на территорию Российской империи вместе с армией после русско-турецкой и русско-персидской войн проникло новое заболевание – холера. В течение следующих семидесяти лет бороться с эпидемиями придется как минимум десять раз, а число жертв приблизится к двум миллионам человек.

Николай I на Сенной площади во время холерного бунта. 1831 год
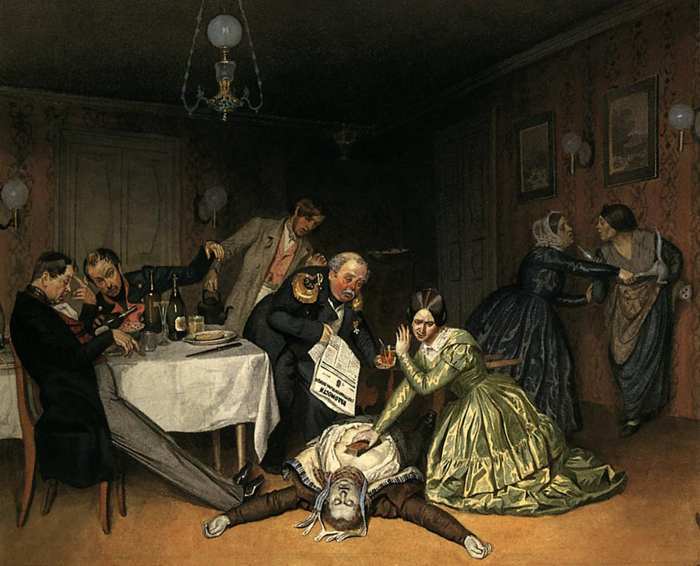
Оспа

Петр II. 1720-е годы
Казалось бы, теперь оспа должна была исчезнуть навсегда, однако спустя почти 200 лет после екатерининской прививки она вновь дала о себе знать. В 1959 году от оспы скончался знаменитый автор агитационных плакатов и лауреат Сталинских премий Алексей Кокорекин. Советский художник отправился в Индию, где и заразился давно забытой на родине болезнью. По возвращении Алексей Кокорекин жаловался на плохое самочувствие, но врачи диагностировали у него обычный грипп. Настоящий диагноз удалось установить лишь после его смерти, причем сначала врачи даже предполагали, что художник привез из Индии чуму. Драгоценное время было потеряно, и перед смертью Кокорекин успел заразить оспой несколько десятков человек (среди них родственники, пациенты и сотрудники Боткинской больницы). Трое из них скончались. Вирус был настолько агрессивен, что настигал даже тех, кто лишь проходил мимо палаты художника. К счастью, советские врачи смогли предотвратить дальнейшее распространение эпидемии. Москвичам сделали прививки, и заболевание уже не вернулось.
Читайте также:


