Чем лечить стрептококк пневмония в носу у ребенка
Наиболее часто стрептококковая пневмония встречается у детей, и в большинстве случаев развивается как осложнение какой-либо другой инфекции на фоне сниженного иммунитета. Протекает стрептококк пневмония у ребенка достаточно тяжело, но при правильном и своевременном лечении проходит сравнительно быстро.
Возбудителем заболевания является бактерия стрептококк pneumoniae. В здоровом организме присутствие этой бактерии считается нормой, поскольку стрептококк — это часть нормальной микрофлоры человека.
Стрептококк пневмония у детей
Стрептококковая пневмония чаще всего появляется в осеннее и весеннее время года, поскольку бактерии комфортно себя чувствуют во влажной и теплой среде.
Иногда воспаление легких развивается как осложнение какой-либо другой болезни, вызванной этим же возбудителем.
В некоторых случаях наблюдаются такие формы болезни, при которых инфекция проникает напрямую в легкие, не затронув другие органы. Так, путем проникновения стрептококка в легочные ткани может быть лимфа или инфицированная кровь.

Наиболее распространенными местами обитания инфекции являются верхние дыхательные пути:
- нос — при поражении слизистой носа у ребенка возникает ринит;
- зев — ангина;
- горло — ларингит, фарингит;
Поскольку инфекцией можно заразиться контактным или воздушно-капельным путем, а сами бактерии отличаются высокой устойчивостью, источником заражения может стать какая-либо личная вещь зараженного человека.
В детских учреждениях часто случаются массовые заражения острой ангиной или пневмонией. Возбудителем таких заболеваний является стрептококк, передающийся от больных детей к здоровым.
Поэтому очень важно вовремя обнаружить стрептококк пневмония в носу или горле у ребенка и провести лечение.
При увеличении количества бактерий происходит стремительное развитие интоксикации организма больного. К симптомам поражения стрептококком пневмонии горла относят:
- наличие острых болей в горле;
- повышенная температура (38,5-39 градусов);
- лихорадочное состояние;
- воспаленные миндалины, покрытые серым налетом;
- увеличенные лимфоузлы в подчелюстной области.
Основными проявлениями воспаления легких являются:
- повышенная температура тела;
- кашель (иногда с кровохарканием);
- сильный озноб;
- болезненные ощущения в груди;
- чувство усталости, вялость;
- наличие стрептококков в крови и моче при лабораторных исследованиях.
Характерная особенность стрептококковой пневмонии — непостоянные хрипы при выслушивании. При развитии плеврита изменяется перкуторный звук и ослабляется дыхание на пораженной стороне.
Нормальные значения анализов

Наличие определенного количества стрептококк пневмонии в горле у ребенка считается нормой.
Однако если концентрация бактерий превышает показатель 10⁵-10⁶ степени, появляется риск развития стрептококкового воспаления легких.
Также условно-патогенными видами стрептококка считаются acidominimus, viridans и другие. При повышении их концентрации до уровня 10⁶ степени такие стрептококки приобретают статус патогенных.
В развитии заболевания важное значение имеют такие факторы, как частые простуды, длительные прием антибиотических препаратов или иммунодепрессантов, ослабленный иммунитет, хронические болезни.
Лечение заболевания в носу и горле
Опасность стрептококка заключается в угрозе развития тяжелых осложнений. Поэтому при его обнаружении необходимо незамедлительно начинать лечение.
ВНИМАНИЕ. Большая ошибка некоторых родителей заключается в пренебрежении приемом прописанных доктором антибиотиков для лечения стрептококковой ангины у ребенка.
Вместо назначенных антибиотиков такие родители применяют более эффективные и безопасные, на их взгляд, методы — местное полоскание горла, компрессы, таблетки для рассасывания.

На самом деле такие методы лечения приводят к тому, что стрептококк пневмония в горле у ребенка начинает беспрепятственно размножаться и распространяться на другие органы, в частности, на ткани легких.
В итоге у ребенка начинается воспаление легких, что всё равно приводит к приему антибиотиков, которых родители так стремились избежать.
Использование антибиотиков дает 100% вероятность уничтожения стрептококка. При правильном их подборе бактерии погибают уже через сутки после начала лечения.
Очень важно не пренебрегать рекомендациями опытных специалистов и неукоснительно следовать их инструкциям.
Известный доктор Комаровский в своих телевизионных выпусках подробно и доступно описывает механизм развития стрептококк-инфекций и методы борьбы с ними.
Стрептококк пневмония в горле у ребенка Комаровский предлагает лечить по следующей схеме:
![]()
Соблюдение постельного режима (особенно при значительном повышении температуры).- Обильное отпаивание больного теплым чаем с малиной, отваром шиповника. Большое количество жидкости, поступающее в организм, способствует скорейшему выводу токсинов.
- Необходимо исключить из рациона твердую, острую и кислую пищу, которая раздражает глотку. В период болезни ребенку можно давать протертое пюре, хорошо разваренную кашу, молочные продукты.
- Для понижения температуры использовать жаропонижающие средства.
- Для ускорения процесса выздоровления полоскать горло травяными настоями или антисептиками.
Стрептококк неплохо поддается лечению Пенициллинами и Цефалоспоринами. Если ребенок страдает аллергией, то вместо Пенициллина можно применять Эритромицин.
Курс приема антибиотиков должен составлять не менее 10 дней, при этом больной становится не заразным для окружающих уже на следующие сутки после начала антибактериальной терапии.
Как правило, врачи в определенном стационаре или регионе располагают данными о чувствительности стрептококка к тому или иному антибиотику.
Благодаря этому они назначают пациенту лечение сразу же после постановки предварительного диагноза, не прибегая к анализам, позволяющим определять чувствительность к антибиотикам.
При обнаружении у ребенка стрептококка, количество которого не превышает допустимую норму, допускается лечение с помощью таблеток и полосканий, позволяющих уменьшить количество бактерий.

По мнению доктора Комаровского использовать средства народной медицины для борьбы со стрептококком можно только в качестве дополнения к основному лечению. Для лечения горла применяют обильное теплое питье, полоскания, мёд.
Стрептококк пневмония в носу у ребенка лечится так же, как и при поражении этой инфекцией горла, но дополнительно врач назначает больному капли в нос.
Для скорейшего выведения инфекции из носа можно использовать промывания ноздрей теплым солевым раствором или отваром шалфея, ромашки или другого растения, обладающего антисептическим и противовоспалительным действием.
Укрепление иммунитета
Необходимо помнить, что для предотвращения проблем, связанных со стрептококком, необходимо заботиться об укреплении иммунитета малыша.
Если ребенок не отличается крепким здоровьем и склонен к частым заболеваниям, то посещать детский сад ему не желательно до тех пор, пока не восстановится его иммунитет и сопротивляемость болезням.
При желании родители могут сделать своему ребенку специальную прививку против стрептококков, которая называется Пневмо-23.

Далее в статье мы расскажем о том, что представляет собой детская пневмония, чем проявляется и как ее эффективно лечить. В частности, остановимся на бактериальной причине возникновения, что это такое и ее стрептококковой и стафилококковой формах.
Бактериальные причины возникновения

Пневмония – инфекционное заболевание, которое может быть вызвано действием бактерий, инфекций и даже грибка.
Бактериальные пневмонии возникают как самостоятельно, так и на фоне других болезней. В первом случае заболевание обычно проявляется после сильного и длительного переохлаждения, но происходит это редко.
Дети, как известно, сильнее подвержены бактериальной пневмонии, нежели взрослые. В особенности, пневмонии левостороннего типа, поскольку легкие асимметричны и дыхательные пути с левой стороны легких очень узкие.
Стафилококковая пневмония – одна из самых распространенных разновидностей бактериальной пневмонии. Возбудитель – гноеродный стафилококк, он проявляется в организме с ослабленным иммунитетом, а таковой чаще всего наблюдается именно у детей, особенно в возрасте до 3 лет.
В процессе развития этой болезни нередко возникают осложнения в виде легочных абсцессов. Течение болезни обычно очень тяжелое. Риск повторного развития очень велик.

Стрептококковая пневмония развивается при попадании в организм возбудителя инфекции – стрептококка.
Является вторичным заболеванием, поскольку чаще всего активируется в детском организме со сниженным иммунитетом на фоне перенесенной вирусной респираторной болезни.
Стоит отметить, что процент заболевания детей этой разновидностью пневмонии составляет всего около 20% от общего количества случаев. Стрептококковая пневмония протекает в большинстве случаев тяжело, поскольку бактерия, его вызывающая, активно разрушает клетки сердца, печени, сосудов, уничтожает эритроциты.
К сожалению, проявляется болезнь очень медленно ввиду структуры стрептококка, в состав которого входит гиалуроновая кислота, идентичная вырабатываемой человеческим организмом.
Чтобы понять, действительно ли ребенок болен стафилококковой или стрептококковой пневмонией, а не каким-нибудь вирусным заболеванием типа ОРВИ, необходимо иметь представление о том, какая симптоматика обычно наблюдается у таких детей. Поскольку, если начать самостоятельное лечение малыша при пневмонии, можно лишь усугубить его состояние, эта болезнь требует профессионального подхода.
Схема развития
Когда возбудитель стрептококка попадает в лимфу, происходит заражение внутренних органов. В зависимости от места локализации болезни, выделяют стрептококк пневмонию нескольких типов.
В носу
Как результат, возникает воспаление в носу, причем многие ошибочно считают, что дальше носа инфекция не зайдет, но стрептококк попадает в уши и может затронуть даже мозг. Первоначально начинают появляться зеленые вязкие выделения из носа.
В горле

При дальнейшем развитии инфекции слизь из носоглотки попадает в гортань и раздражает ее. В результате, в горле появляется ощущение першения, сухой кашель. На нёбных дужках и языке часто видна желтоватая слизь. В некоторых случаях боль в горле становится постоянной, а на увеличенных миндалинах появляется гнойный налет (серый).
Таким образом, изначально была стрептококк пневмония в носу, а добралась до горла и затем может попасть и в легкие.
В дыхательных путях
После того, как у ребенка появляется четко выраженная одышка и с кашлем отделяется вязкая мокрота с примесью крови, можно смело говорить о том, что бактериальная инфекция распространилась по дыхательным путям и переросла в пневмонию.
Стафилококковая пневмония обычно развивается на фоне других ОРВИ, поэтому схематически ее “движение” в организме можно разделить на несколько этапов.
Насморк
У ребенка начинают слезиться глаза, появляется прозрачная мокрота из носа. На кожных покровах иногда проглядывает сыпь.
Фарингит
К слезящимся глазам добавляется осиплость голоса и сухой кашель. Затрудняется глотание.
Пневмония
Кашель из сухого постепенно переходит в мокрый: при откашливании появляется слизисто-гнойная мокрота желтовато-зеленого цвета. Явно слышится одышка. На этом этапе могут быть затронуты даже легкие: в них начинаются гнойные процессы.
Симптомы

Когда речь идет о грудничках, шанс правильно определить болезнь в домашних условиях не так уж и велик, особенно, учитывая тот факт, что ребенок не может рассказать о своем самочувствии.
Тем не менее, существует ряд симптомов, которые вкупе свидетельствуют о том, что малыш серьезно болен. Это характерно не только для стафилококковой и стрептококковой природы пневмонии, но и для других форм.
Изменение поведения. Поначалу болезнь может особо не проявлять себя. На этом этапе малыш лишь меняется в поведении: может быть апатичным, вялым, отказываться от еды, плакать. Иногда наблюдается насморк, периодические рвоты, понос и тому подобное.
Особенности температуры тела. Одним из главных симптомов бактериальной пневмонии является высокая и практически несбиваемая температура. Это не относится к детям в возрасте до 1 года: у них она может достигать лишь 37,5 и, в отличие от взрослых, такая температура не является показателем тяжести заболевания.
Проблемы с дыханием. Это особенный симптом, который необходимо суметь правильно выявить. Ребенок может начать периодически кашлять, при этом зачастую выделяется мокрота (желтого, либо зеленого цвета). Появление одышки – яркий симптом пневмонии. Может сопровождаться киванием головы в такт дыханию. При этом ребенок вытягивает губы и раздувает щеки. В некоторых случаях наблюдаются пенистые выделения из носа и рта. Чтобы определить качество дыхания, достаточно раздеть ребенка и посмотреть на его ребра. При пневмонии кожа между ребрами втягивается со стороны больного легкого.
Цианоз носогубного треугольника. Один из важнейших симптомов бактериальной и других форм пневмонии. Проявляется в виде посинения части кожи, расположенной между носом и губами. Особо заметен при кормлении ребенка грудью. Если дыхательная недостаточность слишком велика, синюшные участки могут быть и на теле.
Важно! Чтобы определить нарушение дыхания малыша, следует иметь представление о нормах количества вдохов-выдохов у маленьких детей. Так, у малышей до 2 месяцев показатель 60 (и выше) вдохов в минуту считается превышением нормы. У деток от 2 месяцев до 1 года превышением нормы является показатель 50 вдохов в минуту. У малышей старше 1 года показатель 40 вдохов в минуту – уже считается одышкой.

Итак, подозревать у ребенка пневмонию следует, если:
- Ребенок простудился и спустя 3-5 дней после проявления недуга температура и кашель не только не прошли, но и усиливаются.
- Вялое апатичное состояние, капризы, отсутствие сна, нарушение аппетита – эти признаки сохраняются в течение недели после начала болезни.
- Температура тела не очень высока, но с течением болезни кашель остается сильным.
- У ребенка появляется одышка. Ребенок в возрасте 1-3 лет имеет одышку, если количество вдохов в минуту составляет более 30. Ребенок в возрасте 4-6 лет имеет одышку, если количество вдохов в минуту составляет более 25.
- На фоне всех вышеописанных симптомов наблюдается сильная бледность кожных покровов ребенка.
- Температура тела повышается и не падает более 4 дней, несмотря на прием традиционных лекарств от насморка (Парацетамол, Панадол и прочих).
Оптимальное лечение
После назначения курса лечения врач решает, необходима ли госпитализация: учитывается состояние больного ребенка, социальные условия, в которых он живет, его возраст. Так, если ребенок в возрасте до 1 года, при этом болезнь утяжелена осложнением, либо бытовые условия не позволяют ему пройти курс лечения дома, назначается стационар.
Курс лечения ребенка, больного бактериальной пневмонией (стафилококковой, стрептококковой или другими формами), подразумевает следующие шаги:
Прием антибиотиков. Антибиотики следует давать ребенку согласно строгой схеме. Так, если назначен курс антибиотиков с приемом препарата 2 раза в день, промежуток между приемами должен составлять не менее 12 ч. Если антибиотик необходимо принимать 3 раза в день, промежутки между приемами должны быть около 8 ч. Врач может назначить пенициллины, цефалоспорины и прочее. Положительная реакция на антибиотик обычно наблюдается в течение первых трех суток.
Симптоматическое лечение направлено на устранение образований в носу и горле при помощи полоскания и ингаляций.
Прием жаропонижающих препаратов. На первом этапе лечения жаропонижающие средства не назначаются, поскольку это может усложнить правильную терапию болезни. Если ребенок в состоянии побороть инфекцию самостоятельно, температура его тела не поднимется выше 39 (у грудничка этот показатель остановится на 38).

Особый режим питания. Отсутствие аппетита у ребенка (даже полное) считается нормальным явлением при пневмонии, поскольку в борьбе с инфекцией организм сильно перегружает печень. По возможности, желательно кормить малыша легкой пищей: отварные овощи, слабые бульоны, жидкие каши.
Оральная гидратация. В любое питье, которое будет даваться ребенку (будь то соки, вода, чай и пр.) в обязательном порядке добавляется водно-электролитный раствор (например, Регидрон).
Регулярные уборки в доме. Ежедневная уборка в комнате, где лежит малыш, ее проветривание и увлажнение воздуха – все это поспособствует быстрейшему выздоровлению.
Полезное видео
В видео ниже известный детский врач Комаровский рассказывает о пневмонии у детей доступным языком:
Определение стрептококкового возбудителя в организме ребенка опасно развитием инфекционных заболеваний ротовой полости, таких как острый тонзиллит, пародонтит, скарлатина, пневмония. Существует также риск некроза тканей, нарушения работоспособности сердца, почек, воспаления головного мозга.
Инфекционный агент поражает разные участки лор-органов. Место локализации патогенных микроорганизмов предопределяет терапевтическую схему, т.к. каждая форма нуждается в индивидуальном лечении.
Стрептококк является частью естественной микрофлоры, поэтому в определенном количестве присутствует в организме здорового человека. Когда концентрация патогенных штаммов streptococcus pneumoniae превышает допустимую норму, развивается поражение легочной ткани (стрептококковая пневмония).
Норма streptococcus pneumoniae у ребенка равняется 10 5 (10 в пятой степени). Все показатели выше этой отметки создают предпосылки к развитию патогенной среды.
Альфа-гемолитический стрептококк представлен грампозитивной анаэробной палочкой. Размножается бактерия бесполым способом. Дочерний организм образуется при отделении от соматических клеток путем митоза, наследует генетический набор хромосом от родительской особи.
Благоприятные условия для активизации возбудителей – угнетенная иммунная система, грипп, простуда, бессистемный прием синтетических лекарственных препаратов, плохие бытовые условия. В группу риска попадают пациенты, в анамнезе которых корь, ветряная оспа, коклюш.

Для справки! Бактерии проявляют жизненную активность при условии влажного теплого воздуха. Соответственно, пик стрептококковой пневмонии приходится на весенне-осенний период.
Streptococcus pneumoniae чаще всего поражает верхние дыхательные пути, носоглотку. Для жизнедеятельности микроорганизмы не нуждаются в воздухе, поэтому могут циркулировать с системным кровотоком. Патологические процессы чаще всего диагностируются у детей, что обусловлено анатомическими и физиологическими особенностями носовой полости.
Механизмы развития и симптомы стрептококковой пневмонии
Источником инфицирования является явный или асимптоматический носитель стрептококковой инфекции. Вирусные агенты передаются воздушно-капельным путем, через грязные руки, бытовые и предметы личной гигиены, употребление зараженного продукта.
В случае, когда условно-патогенные микроорганизмы приобретают штаммы патогенных, происходит самозаражение. Сигналом для их развития выступает врожденный или приобретенный иммунодефицит. С током лимфы возбудители попадают во внутренние органы.
В зависимости от места локализации и поражения выделяют:
- стрептококк пневмония в носу – является причиной воспаление слизистой лор-органа – ринита;
- в носоглотке – в результате атрофируются лимфатические узлы глоточного кольца, развивается острый тонзиллит, фарингит, ларингит, в редких случаях скарлатина;
- в нижних дыхательных путях – влечет за собой развитие пневмонии, бронхита.
Аутоинфекцию может спровоцировать хирургическое удаление миндалин, развитие гайморита или бронхита в хронической форме.
Симптомы заболевания проявляются остро. Дети жалуются на следующие отклонения:
- боль в горле во время заглатывания слюны, приема пищи, ощущение сдавленности в ротовой полости не покидает даже в состоянии покоя;
- повышенную температуру тела, субфебрильный показатель выше 38° С;
- лихорадочное состояние, которое чередуется с болезненным ощущением холода;
- увеличенные размеры подчелюстных лимфоузлов отдают болью при пальпации.
Определить этиологическую структуру вируса возможно с помощью микробиологического анализа отделяемого зева, носовых пазух, мочи, крови для идентификации качественного и количественного состава микрофлоры.

Лечение Streptococcus pneumoniae в носу у ребенка
К основным методам борьбы со стафилококк-инфекцией относится соблюдение постельного режима, особенно в покое нуждается организм при повышенной температуре. Для выведения продуктов интоксикации родители должны обеспечить ребенку обильное питье (теплый чай с малиной или ромашкой, липовый отвар, настой шиповника).
Важно! Гнойно-септический процесс глотки и верхних дыхательных путей вызывают стрептококки группы А и С.
В период болезни в рационе ребенка нет места твердой пищи. Блюда рекомендовано доводить до пюреобразного состояния, каши хорошо разваривать, упор делается на молочную продукцию.
Стрептококки достаточно устойчивы к условиям окружающей среды, поэтому поддаются адекватной терапии антибиотиками. Лечение синтетическими медикаментами позволяет уменьшить концентрацию инфекционных агентов в организме, предотвратить образование новых очагов воспаления.
Streptococcus pneumoniae свойственна повышенная чувствительность к пенициллинам и цефалоспоринам.
Молекулы химических веществ присоединяются к ферментам клеточной стенки бактерий, тем самым разрушая их. В терапевтической схеме чаще всего присутствуют следующие фармацевтические продукты:
Нюанс! Если прием пенициллина провоцируют аллергическую реакцию у ребенка, его можно заменить эритромицином.
Побочные эффекты от приема препаратов группы пенициллинов могут спровоцировать развитие аллергической реакции при чувствительности организма к отдельным компонентам.

Бактериостатический эффект медикаментов обусловлен ингибированием синтеза растущих и размножающихся вирусов. Представителями являются следующие препараты:
Лечение синтетическими препаратами вызывает нарушение баланса молочнокислых бактерий. Для поддержания и восстановления микрофлоры кишечника медикаментозная схема дополняется препаратами на основе лиофилизированных жизнеспособных молочнокислых микроорганизмов.
Для уменьшения выраженности симптомов аллергической реакции назначают препараты группы этилендиаминов. Они оказывают седативное, противозудное действие, блокируют гистаминовые рецепторы Н1. Терапевтический эффект от медикамента развивается в течение четверти часа после приема, сохраняется около 6 часов.

Длительность лечения, схему использования и дозировку определяет терапевт. Медикамент принимают путем проглатывания через рот, ректального и местного использования. В случае развития Streptococcus pneumoniae в носу раствором промывают носовые ходы или полоскать горло.
Заключение
При борьбе с инфекционными агентами, задача родителей повысить иммунитет ребенка. Ингибировать синтез Streptococcus pneumoniae возможно только антибиотиками. Чем лечить патологический процесс в носу и продолжительность курса определяет врач по степени тяжести заболевания, на основе анамнеза пациента.
Дыхательные пути – основные врата для инфекций, передающихся воздушно-капельным способом, поэтому большинство заболеваний такого типа начинаются с появления насморка. Усугубляет ситуацию и постоянное присутствие на слизистых носа некоторых бактерий. Одной из них является стрептококк. Чем он опасен и когда требует лечения?
Что такое стрептококк в носу
Шаровидные факультативно-анаэробные (для жизнедеятельности воздух не нужен) бактерии рода Streptococcus обитают на слизистой дыхательных и пищеварительных путей, во влагалище, уретре, ротовой полости даже у здорового человека. Условно-патогенная микрофлора становится опасна только при падении иммунитета или дополнительном инфицировании извне. Преимущественно это происходит воздушно-капельным путем, поэтому бактерии оседают в носоглотке.
Виды стрептококков
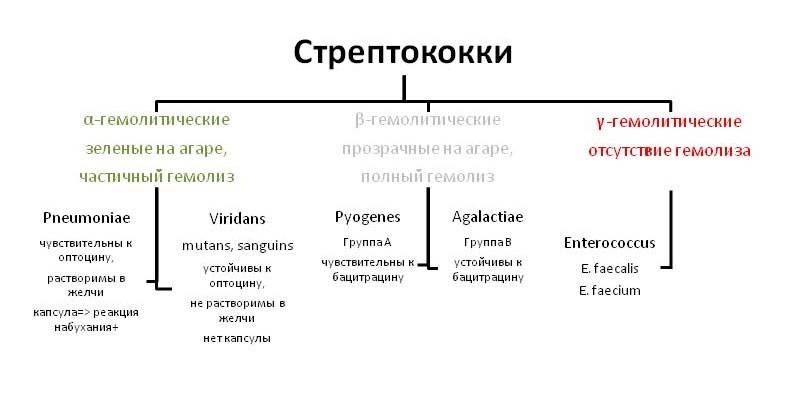
Современной медицине известно почти 100 видов этих микроорганизмов, которые различаются своими биохимическими свойствами. По типу гемолиза эритроцитов (разрушения их оболочек) они были разделены классификацией Брауна на 3 категории. Альфа-гемолитические провоцируют неполное разрушение стенки. В этой группе самые известные стрептококки:
- Streptococcus pneumoniae – является главным возбудителем пневмонии (воспалительный процесс в легких), бронхита, менингита (в оболочках мозга) и ларингита, ринита. Помимо заболеваний дыхательной системы может способствовать развитию эндокардита (воспаление внутренней оболочки сердца), перитонита (воспаления брюшины), остеомиелита (гнойно-некротический процесс в кости и костном мозге). Оседает в дыхательных путях.
- Streptococcus salivarius – присутствует в ротовой полости (слюне) и в носу, глотке. Является полезной бактерией, поскольку снижает риск возникновения ангины, фарингита и иных инфекций дыхательных путей (верхних).
- Streptococcus mitis – является возбудителем инфекционного эндокардита, но первоначально оседает в верхних дыхательных путях (носу, горле).
Следующей категорией в классификации Брауна являются бета-гемолитические стрептококки, которые считаются более опасными для человека, поскольку полностью разрушают эритроциты. Одновременно с этим они выделяют несколько разных токсинов, способных привести к возникновению тяжелых патологий, аутоиммунных заболеваний, состояний с летальным исходом. Здесь специалисты выделяют:
- Streptococcus pyogenes (прежнее название – haemolyticus), Streptococcus agalactiae anginosus – объединены в серогруппу А, вызывают большое количество инфекционных заболеваний: от ангины, скарлатины и ревматизма до цистита, эндометрита и вагинита.
- Streptococcus agalactiae – поражает кишечник и мочеполовую систему, особенно часто выявляется у новорожденных и рожениц, становясь причиной неврологических расстройств и менингита. Серогруппа В.
- Streptococcus faecalis – в современной медицине упоминается как энтерококк, является возбудителем септических процессов (инфицирование крови).
В классификации Брауна упоминается и 3-я категория стрептококков – гамма-гемолитические или негемолитические: они не вызывают разрушения стенок эритроцитов, медицинской значимости почти не имеют. Отдельно врачами в этой группе выделяется Streptococcus viridans, который присутствует в микрофлоре носа, ротовой полости и кишечника здорового человека, но при иммунодефиците может выступить в роли возбудителя пневмонии, фарингита, ревматизма, эндокардита.
Как передается
Самым распространенным способом заражения стрептококком является воздушно-капельный путь, актуальность которого возрастает во время простудных эпидемий. Концентрация вирусов, бактерий и грибов в окружающей среде увеличивается. В замкнутых помещениях с большим скоплением людей чихание и кашель становятся главными передатчиками патогенных микроорганизмов. После попадания в нос гематогенным (с током крови) или лимфогенным (с лимфой) путем они могут разнестись по всему организму. Помимо воздушно-капельного пути существуют:
- Воздушно-пылевой – актуален для лиц, пребывающих в замкнутом помещении без регулярного проветривания. Основу пыли составляют частички слущенного эпителия, пыльца растений, шерсть животных, поэтому на ней активно размножаются патогенные микроорганизмы.
- Контактно-бытовой – заражение происходит во время использования общих с больным (или носителем) предметов: полотенец, чашек и тарелок, постельного белья. Особенно высок риск инфицирования при наличии повреждений кожных покровов (открытых ран), слизистых носа или рта.
- Половой – исключительно для стрептококковых инфекций, поражающих влагалище и уретру, передающихся от носителя (не всегда больного) при половом акте.
- Алиментарный (фекально-оральный, пищевой) – через употребление еды грязными руками (ввиду несоблюдения базовых правил гигиены).
Какие заболевания провоцирует стрептококк в носу
Осевший в верхних дыхательных путях патогенный микроорганизм зачастую становится причиной ларингита (воспаление в глотке), бронхита или трахеита, фарингита (воспалительный процесс лимфоидной ткани глотки), скарлатины, острого тонзиллита (воспаление миндалин), синусита (воспаление пазух носа). Самым слабым проявлением стрептококковой инфекции считается ринит – насморк, который при отсутствии лечения перетекает в упомянутые заболевания. Если грамотная терапия не была проведена, могут развиться:
- гнойный средний отит;
- хронический лимфаденит (воспалительный процесс в лимфоузлах);
- пневмония (возможна и как самостоятельное первичное заболевание);
- менингит (тоже не всегда является осложнением);
- тяжелые аллергические реакции;
- ревматическая лихорадка (при ангине и фарингите);
- ревматоидный артрит (неизлечим);
- сепсис.
Симптомы
Точная клиническая картина определяется конкретным заболеванием, которое вызвал стрептококк: если дальше воспаления в носу он не ушел, будут присутствовать только заложенность пазух и насморк. Их могут дополнять гнусавость голоса, головная боль, если болезнь держится несколько дней и носовое дыхание сильно нарушено. При проникновении стрептококка ниже состояние усугубляется – в клинической картине появляются такие симптомы:
- повышение температуры до фебрильных (38 градусов) значений;
- общая слабость, сонливость, вялость;
- синдром интоксикации – ломота в теле, жар, мышечные боли (при ангине);
- озноб, чихание;
- сильная боль при глотании, приеме пищи;
- гиперемия (покраснение) и увеличение слизистой глотки, миндалин (при ангине);
- увеличение регионарных лимфатических узлов (при скарлатине очень сильное, больному трудно открывать рот);
- обложенный язык (налет сероватый, желтый);
- потеря аппетита, тошнота, рвота.
Если стрептококк стал причиной возникновения фарингита, развитие болезни будет быстрым, начнется все с резкой боли в горле, першения, повышения температуры до 38 градусов. Тяжелое состояние держится до 3-х дней, при этом, кроме перечисленных выше симптомов, могут присутствовать:
- налет на слизистой горла;
- головокружение;
- нарушения сна.
Альфа-гемолитический стрептококк начинает активность в детском организме, когда подавлена иммунная система, недавно были перенесены грипп, корь, ветрянка, простуда, или же ребенок находится в неблагоприятных бытовых условиях. Пик заболеваемости, согласно статистике, приходится на весну и осень. Стрептококк пневмония в носу у ребенка приводит к воспалению и возникновению ринита, но позже микроорганизм переходит в носоглотку, что усугубляет клиническую картину. Проявления инфекции будут следующими:
- обильный насморк, чихание;
- сильная боль при глотании слюны, приеме пищи;
- ощущение сдавленности глотки на протяжении всего времени;
- повышение температуры тела до 38 градусов и выше;
- увеличение регионарных лимфатических узлов (подчелюстных), болезненность при ощупывании;
- понос, тошнота, рвота (у самых маленьких зачастую при ангине);
- сыпь на щеках, в складках кожи (при скарлатине);
- обложенный язык (серый налет при скарлатине).
У беременных
Во время вынашивания ребенка организм женщины становится особенно уязвим к любым инфекционным заболеваниям, даже простуда может протекать тяжело, а стрептококк гемолитический очень опасен при попадании во влагалище. Заражение дыхательных путей проявляется как и у не беременных женщин, только температура может повыситься до 39-40 градусов, а при инфицировании половых органов будут наблюдаться боли в нижней части живота, мочевом пузыре, учащенное мочеиспускание. Микроорганизмы Streptococcus pyogenes и Streptococcus agalactiae могут привести к развитию:
- цистита;
- эндометрита (воспаление слизистой оболочки матки);
- вагинита;
- пиодермии;
- гломерулонефрита (воспалительный процесс в почечных клубочках);
- ангины (опасность в невозможности использовать тяжелые препараты).
Опасность попадания стрептококка на половые органы заключается в возможном подъеме инфекции вверх, что приводит к внутриутробному заражению плода, нарушению его роста и развития. У новорожденного могут наблюдаться неврологические нарушения, менингит, пневмония, а для самой матери высок риск получить послеродовой сепсис (родильная горячка), летальность которого составляет 65%.
Диагностика
Основным способом проверки наличия патогенного стрептококка в организме считается микробиологический анализ, для которого со слизистой носа при помощи стерильного ватного тампона берут мазок. По необходимости дополнительно биоматериал получают из иных очагов инфекции (с зева, из мокроты, мочи). Он используется для определения серогруппы – зеленящий стрептококк, пневмококк. Дополнительно могут потребоваться:
- Бактериологическое исследование крови – занимает 8 дней, осуществляется при подозрении на сепсис. Проводится через засевание небольшого количества биоматериала (5 мл), взятого из вены, в тиогликолевую среду и сахарный бульон, чтобы подтвердить или опровергнуть его стерильность. Если выявлен сепсис, требуется провести идентификацию выделенного стрептококка.
- Серодиагностика – помогает выявить наличие в крови антител к стрептококку. АСЛ-О (Антистрептолизин-О) появляется в срок 7-14 суток, что является острой стадией инфекции, антитела к гиалуронидазе возникают при разрушении соединительных тканей (ревматоидные состояния). Методика имеет максимальный уровень результативности.
- Экспресс-диагностика инфекции, вызванной стрептококком, – объективный результат пациент получает уже спустя полчаса после проведения теста, объектом изучения является кровь. В экспресс-диагностике 2 анализа: реакция латекс-агглютинации и ИФА (иммуноферментный анализ, выявляет разные классы иммуноглобулинов), имеющие высокую специфичность и чувствительность. Оба метода помогают диагностировать инфекцию в острой фазе.
Врач обязательно проводит и дифференциальную диагностику, поскольку инфекции, вызванные стрептококком и стафилококком, себя проявляют почти одинаково, но требуют разного лечения. При острой необходимости пациенту могут дополнительно назначаться инструментальные обследования:
- рентгенография легких;
- УЗИ внутренних органов;
- ЭКГ (электрокардиография).
Лечение
Борьба со стрептококковой инфекцией начинается с обеспечения больному постельного режима и изменения рациона питания. Давайте ему больше жидкости (компот, травяной чай, нежирный теплый бульон – овощной, куриный) и чистой воды, детям полностью исключают твердую пищу, оставляя только вязкие каши и пюре. От мяса желательно отказаться, сделать упор на молочную продукцию. Терапевтическую схему против стрептококка составляет врач на основании результатов анализов, она обязательно включает следующие направления лечения:
- Этиотропное – борьба с возбудителем инфекции осуществляется посредством использования антибиотиков внутрь и наружно. Снизить их негативное влияние на микрофлору кишечника (и восстановить ее после активности стрептококка) помогают про-/пребиотики: Линекс, Бифиформ, Бифидумбактерин. Для всех групп пациентов используются иммуностимуляторы (ИРС-19, Иммунал, Лизобакт), детоксикационные препараты (Энтеросгель).
- Симптоматическое – у детей с аллергическими реакциями подразумевает применение антигистаминных препаратов (Зодак, Супрастин). По необходимости используют лекарства, которые блокируют тошноту (Мотилиум, Церукал), снимающие жар (Парацетамол).
Средняя длительность борьбы со стрептококком – 7-10 суток. Дополнительно поддержать иммунитет помогают цитрусовые, отвар шиповника, свежие ягоды облепихи, калины, клюквы, которые стоит ввести в рацион питания. Они имеют еще несколько свойств: укрепляют сосудистую стенку, выводят токсины. Обязательно проводится и местное симптоматическое лечение стрептококка:
- полоскание горла растворами антисептиков – диоксидином, фурацилином, настойкой прополиса, отварами лекарственных трав (ромашка, шалфей);
- согревающие компрессы на горло;
- спреи и пастилки с антибактериальным, обезболивающим, смягчающим эффектом (Гексорал, Стрепсилс, Септолете);
- сосудосуживающие спреи при обильных выделениях из носа, заложенности (Фармазолин).

По официальным медицинским данным бактерии рода Streptococcus обладают высокой чувствительностью к пенициллинам, цефалоспоринам, тетрациклинам и аминогликозидам, поэтому большинству пациентов врачи назначают антибиотики из этих групп. Такая терапия снижает число инфекционных агентов, предотвращает новые воспалительные очаги. Выбор антибиотика зависит от тяжести состояния пациента и индивидуальных особенностей его организма:
- Полусинтетические пенициллины (Амоксициллин, Амоксиклав) и традиционные (Ампициллин, Бензилпенициллин) считаются основными препаратами от стрептококковой инфекции.
- Цефалоспорины (Цефалексин, Цефаклор) рекомендованы как замена пенициллинам.
- Тетрациклины (Тетрациклин, Доксициклин) обладают широким спектром действия и назначаются при непереносимости пенициллинового ряда.
В зависимости от того, какие результаты показал анализ на стрептококк (особенно исследования на чувствительность микроорганизма), в терапевтическую схему могут вводиться макролиды (Эритромицин, Кларитромицин, Азитромицин), сульфаниламиды (Ко-тримоксазол). Антибиотики используются системно (внутренний прием) и местно (спреи для горла, капли в нос). Самые эффективные:
- Ампициллин – полусинтетический пенициллин широкого спектра действия, подавляет синтез клеточной стенки, оказывая бактерицидный эффект. Запрещен при заболеваниях крови, нарушениях функций печени, чувствительности к ампициллину. Дозировка устанавливается индивидуально, прием пероральный. Аллергические реакции (кожные) возникают часто. Стоимость 20-ти таблеток – 50-70 р.
- Эритромицин – макролидный антибиотик, выпускается в таблетках. Нарушает пептидные связи между молекулами аминокислот, блокирует синтез белков. Высокие дозы оказывают бактерицидный эффект (убивают патогенный микроорганизм). Хорошо переносится, запрещен при грудном вскармливании, потере слуха. Разовая доза – 250-500 мг, устанавливается врачом. Препарат можно использовать для профилактики стрептококковой инфекции. Стоимость 20-ти таблеток – 100 р.
- Доксициклин – тетрациклин, подавляет синтез бактериальных возбудителей, показывает высокую активность против пневмококков, хорошо переносится при пероральном приеме. Запрещен при беременности и пациентам младше 8-ми лет. Назначается по 200 мг/сутки в первый день, после по 100 мг/сутки. Цена 20-ти капсул – 30-50 р.
Профилактика
Для защиты от стрептококковых инфекций врачи советуют детям и взрослым обратить особое внимание на личную гигиену: регулярно и качественно мыть руки после возвращения домой, контактов с животными. Не забывать чистить зубы, а женщинам – правильно подмываться, особенно беременным. Дополнительно соблюдайте еще несколько правил:
- проветривайте помещения, в которых находитесь, 2 раза в сутки;
- еженедельно проводите влажную уборку (это касается и фильтра кондиционера);
- закаляйтесь, чаще бывайте на свежем воздухе;
- избегайте сидячего образа жизни;
- следите за иммунитетом: употребляйте больше фруктов и овощей, пейте витаминные комплексы (если необходимо);
- избегайте зон большого скопления людей во время респираторных инфекций;
- в семье, где есть больной, ему выделяют отдельную посуду и предметы личной гигиены.

Читайте также:



